
کودک تان مبتلا به اسهال شده است و شما نگران هستید. لازم است بدانید اسهال کودک از یک هفته بیشتر طول نمی کشد و در همین مدت بدن کودک با میکروب ها در حال مبارزه است. معمولا اسهال کودک با شکم درد، کم شدن آب بدن، تب و استفراغ همراه است.
تغذیه در زمان اسهال کودک بسیار مهم است و شما می توانید از یک برنامه مناسب برای بهبود این بیماری در کودک استفاده کنید. برای صبحانه کودک می توانید از نشاسته و غلات صبحانه و بیسکویت ساده استفاده کنید. مایعات فراوان به کودک بدهید و در کودکان کمتر از دو سال، مصرف شیر خشک هم ایرادی ندارد.
آیا سوپ برای اسهال کودک خوب است؟
شما نمی توانید هنگام اسهال کودک به فرزندتان غذاهای عادی بدهید. به طور معمول اسهال در مدت زمان مشخصی درمان می شود.
فراموش نکنید که زمانی که کودکان اسهال دارد، آنها باید از مواد غذایی استفاده کنند که به اندازه کافی مقوی بوده و آبرسانی داشته باشد. سوپ ساده برای کودک مبتلا به اسهال مناسب است. سوپ رقیق کم نمک با ماست حاوی پروبیوتیک، غذای مناسبی برای این دوره است.
طرز تهیه سوپ برای اسهال کودک
زمانی که کودک به اسهال مبتلا می شود، باید تلاش کنید از تغذیه سالمی برخوردار شود و از آنجایی که در این زمان، کودک آب زیادی از دست داده و لاغر می شود، باید مایعات زیاد مصرف کند.
هرچند، در این زمان کودک اشتهایی به غذا خوردن ندارد اما بهتر است در کودکان بالاتر از 6 ماه، آن ها را به غذا خوردن تشویق کنید. سوپ یکی از غذاهای مناسب در زمان اسهال کودک است زیرا غذایی آبکی بوده و همچنین ویتامین لازم برای بدن کودک دارد.
سعی کنید سوپ کودک کم نمک باشد. شما می توانید یک سوپ هویج ساده برای کودک تهیه کنید. هویج در بهبود کودکان مبتلا به اسهال موثر است. برای تهیه سوپ هویج، سه تا چهار دانه هویج را کاملا شسته و خرد کنید.
به زور غذا دادن به کودک
سپس آن ها را در آب قرار داده و بگذارید بجوشد و کاملا نرم و پخته شود. هویج ها را کاملا له کنید و آن را به شکل پوره در بیاورید، این امر سبب می شود تا کودک سوپ را راحت تر بخورد. کمی آب جوش اضافه کرده و بگذارید کمی خنک شود. بهتر است سه تا چها ر روز اول به طور مرتب این سوپ را به کودک بدهید.
غذای مناسب برای استفراغ و اسهال کودک
در کودکان مبتلا به اسهال، مصرف وعده های غذایی کوچک در طول روز به جای 3 وعده غذایی بزرگ توصیه می شود. مصرف برخی مواد غذایی مانند برنج و سوپ، مناسب بوده و در صورت لزوم تغییراتی در رژیم غذایی کمک کننده خواهد بود. در کودکان بالای دو سال، هیچ رژیم خاصی توصیه نمی شود.
غذای مناسب برای اسهال کودکان شامل:
گوشت مرغ
ماهی
تخم مرغ پخته شده
میوه ها ی تازه
سیب
هویج پخته
نان تهیه شده از آرد سفید
پاستا و یا برنج
غلات مانند گندم، بلغور جو دوسر و ذرت، عسل
سبزیجات پخته شده مانند هویج، لوبیا سبز، قارچ، چغندر
به طور کلی، سعی کنید پوست میوه ها و مواد غذایی مصرفی را جدا کنید. معمولا استفاده از شیر، پنیر یا ماست کم چرب در هنگام اسهال توصیه نمی شود زیرا موجب گاز و نفخ بیشتر می شود.
بهتر است چند روز اول محصولات لبنی به کودک ندهید. کودکان باید به راحتی به عادات غذایی خود برگردند.
نوشابه برای اسهال کودک خوب است؟
به کودکی که دچار اسهال شده است هرگز نوشابه گازدار و یا آبمیوه های صنعتی ندهید. نوشابه برای اسهال کودک مناسب نیست و در عوض تا می توانید به کودک خود مایعاتی مانند آب فراوان بدهید.
درمان اسهال کودک زیر دو سال
اسهال در کودکان ممکن است ناگهان شروع شده و کمتر از دو هفته بهبود پیدا کند. در اکثر موارد شدت اسهال، در چند روز اول کاهش می یابد و گاهی اوقات هم درمان آن، کمی طول می کشد.
خطر اصلی اسهال در کودکان، کمبود مایعات بدن (کم آبی بدن) است. به طور کلی، درمان اسهال این است که به کودک خود مقدار زیادی مایعات بدهید. در کنار مایعات فراوان، محلول او آر اس و مواد غذایی مناسب در دوره کار کردن شکم را فراموش نکنید.
مقدار آب دادن به نوزاد
همانطور که قبلا ذکر شد، اکثر کودکان مبتلا به اسهال علائم خفیفی دارند که در طی چند روز بهتر می شوند. زیرا سیستم ایمنی کودک معمولا عفونت را از بین می برد. معمولا اکثر کودکان مبتلا به اسهالدر خانه درمان می شوند.
اگر علائم شدید باشد بهتر است به پزشک مراجعه کنید. کودک شما می تواند رژیم غذایی و نوشیدنی های معمول خود را داشته باشد. فراموش نکنید از دادن آب میوه ها یا نوشابه های گازدار به کودک خود اجتناب کنید زیرا می تواند اسهال را بدتر کند. مهم این است که آن ها مقدار زیادی مایعات مصرف کنند. در بسیاری از موارد شما نیازی به مشاوره پزشکی ندارید.
نوزادان زیر 6 ماه در معرض خطر کم آبی هستند. اگر اسهال ناگهانی و حاد ایجاد شود، باید به پزشک مراجعه کرده و در صورت لزوم کودک بستری شود. مصرف آب باید با مقدار کمی شکر و نمک کمک می کند که آب بیشتری جذب بدن کودک شود. اما باید با دقت این کار انجام شود زیرا نمک بیش از حد می تواند برای کودک خطرناک باشد.
اسهال نوزاد
می توانید در صورت تغذیه با شیر مادر، در این مدت به این کار ادامه دهید. مهم است که کودک شما قبل از غذای جامد مایعات زیادی مصرف کند. ممکن است به دلیل اسهال شدید کودکان، نیاز به بستری در بیمارستان باشد. در این مواقع معمولا به کودک سرم زده می شود تا آب از دست رفته جبران شود. تغذیه کودک با سرم درمانی و مایعات داخل وریدی صورت می گیرد.
به طور معمول برای جلوگیری از اسهال در کودکان زیر 12 سال، داروهای ضد اسهال قوی تجویز نمی شود. درمان اسهال در کودکان؛ بیشتر با محلول او آر اس، مایعات فراوان و تغذیه مناسب است.
داروها ممکن است عوارض جدی برای کودکان داشته باشد. اگر علائم شدید بوده و یا برای چندین روز یا بیشتر ادامه داشته باشد، ممکن است پزشک نمونه ای از اسهال را درخواست کند. این نمونه به آزمایشگاه فرستاده می شود تا میکروب های آلوده (باکتری ها، انگل ها و .. غیره ، بررسی شوند. گاهی اوقات بسته به علت عفونت، آنتی بیوتیک یا موارد درمانی دیگری صورت می گیرد.
درمان اسهال ویروسی در کودکان
به طور کلی اسهال عامل ویروسی داشته و گاهی اوقات ممکن است علت باکتریایی داشته باشد. برای درمان اسهال ویروسی توصیه می شود مواردی را رعایت کنید تا کودک زودتر بهبود پیدا کند.
درمان اسهال کودک
زمانی که کودک به اسهال ویروسی دچار می شود، به پزشک مراجعه کنید زیرا ممکن است در معرض خطر کم آبی قرار بگیرد. برنامه مناسب و خاص دوران اسهال را از پزشک دریافت کنید و به غیر از ممنوعیت نوشابه های گازدار و آبمیوه، به او آب فراوان و سوپ بدهید.
بدون تجویز پزشک به کودک هیپچ دارویی ندهید. مصرف بدون نسخه داروهای ضد اسهال درکوکان به هیچ وجه توصیه نمی شود.برای جبران آب از دست رفته از او آر اس استفاده کنید. در صورت بروز استفراغ، مواد غذایی ، سوپ و شیر را به مقدار کم و در فواصل زمانی مشخصی به کودک بدهید.
منبع

مادرانی که بیش از نیاز فرزند خود شیر دارند، شیر اضافه را به بانکهای شیر اهدا میکنند، این شیرها ذخیرهسازی شده و روی آنها فرآیند پاستوریزاسیون انجام میشود
یک فوق تخصص نوزادان گفت: بانکهای شیر بهترین جایگزین شیر خشک هستند که از آنها برای تغذیه نوزادان نارس استفاده میشود.
مادرانی که بیش از نیاز فرزند خود شیر دارند، شیر اضافه را به بانکهای شیر اهدا میکنند، این شیرها ذخیرهسازی شده و روی آنها فرآیند پاستوریزاسیون انجام میشود.
این فوق تخصص نوزادان بیان کرد: مادرانی که قصد دارند شیر خود را به بانکهای شیر اهدا کنند، باید از نظر بیماریهایی مانند هپاتیت B ،C، سیفلیس و HIV بررسی شوند، سپس اگر شرایط لازم را داشته باشند میتوانند شیر خود را در بانکهای شیر ذخیره کنند.
حدود ۱۰۰ سال است که در کشورهای اروپایی و سایر کشورها بانکهای شیر مادر فعال هستند، در کشور ما هم از سال ۹۵ نخستین بانک شیر مادر در دانشگاه علوم پزشکی تبریز تأسیس شده است و پس از آن به تدریج بانکهای شیر در دیگر شهرها گسترش پیدا کردند به طوری که با حمایت وزارت بهداشت و اداره سلامت نوزادان اکنون ۱۰ بانک شیر در کشور فعال هستند و قرار است تا پایان سال به این تعداد ۱۷ بانک شیر دیگر هم افزوده شود.
هدف از راهاندازی بانکهای شیر مادر
هدف از راهاندازی بانکهای شیر مادر، گسترش تغذیه با شیر مادر است. بانکهای شیر، جایگزین خوبی برای شیرهای خشک و غذاهای کمکی کودکان هستند گسترش بانکهای شیر به کاهش مرگ و میر نوزادان هم کمک میکند. از بانکهای شیر برای تغذیه نوزادان بیمار، نارس و بسیار کم وزن استفاده میشود.
اهداکنندگان شیر به ۲ نوع تقسیمبندی میشوند که یک نوع اهداکنندگانی بوده که در بیمارستان حاضر هستند و نوع دوم مادرانی هستند که در شهرهای خودشان زندگی میکنند و به آنها آموزش داده میشود، چگونه شیر خود را در خانه بدوشند سپس آن را در فریزر ذخیره کنند. پس از ذخیره شیر در فریزر، هر روز صبح شیر مادران جمعآوری میشود و به بانک شیر انتقال پیدا میکند. سپس روی این شیرها فرآیند پاستوریزاسیون انجام میشود.
منبع

بهداشت ناکافی دستها بر سلامت و تحصیلات فرد تاثیر گذاشته و همچنین پیامدهای اقتصادی برای او به همراه خواهد داشت.
از این رو تشویق و عادت دادن کودکان به شستوشوی مرتب دستهایشان از اهمیت بالایی برخوردار است. با توجه به این که کودکان وقت بسیاری را به بازی کردن و در خارج از خانه میگذرانند با سطوح و لوازم مختلفی که مملو از میکروبها هستند، در تماساند.
شستوشوی دستها میتواند به جلوگیری از خطر ابتلا به بیماریهای متعدد در کودکان کمک کند.
ایجاد عادتهای شستوشوی دستها در کودکان در سنین پایین، وظیفه مهم است که والدین و معلمان بر عهده دارند.
راهکارهای زیر به نقل از “اِندیتیوی” برای ایجاد عادت شستوشوی دستها در کودکان مفید است:
1) شستن دستها را به سرگرمی تبدیل کنید
شما میتوانید با روشهای مختلف شستوشوی دستها را به یک فعالیت سرگرمکننده تبدیل کنید. لذت بردن از این کار باعث میشود کودکان به انجام آن تشویق شوند. میتوانید صابونهایی در شکلها و رنگهای مختلف خریداری کنید و روش صحیح شستوشوی دستها را با روشی سرگرم کننده به آنها بیاموزید تا آن را به فعالیتی مفرح برای کودکان تبدیل نمایید.
2) کودکان را از خطرات آلودگیها آگاه کنید
عدم شستوشوی دستها خطر ابتلا به بیماریهای متعدد را افزایش میدهد و میتواند خطرات زیادی برای سلامتی ایجاد کند. شما باید کلیه اهداف شستوشوی دستها را برای کودکان خود توضیح دهید و همچنین آنها را از مشکلات مختلف بهداشتی ناشی از آلودگی دستها آگاه سازید.
3) روش صحیح شستوشوی دستها را به کودکان آموزش دهید
به کودکان خود روش صحیح شستوشوی دستها را آموزش دهید. این امر به مبارزه صحیح با میکروبها کمک میکند. همچنین به آنها زمان مناسب برای شستوشوی دستها را مانند قبل و بعد از غذا و بعد از بازگشت به خانه بیاموزید. در این مواقع خودتان نیز باید در شستوشوی دستها با کودک همراه شوید. در این آموزشها، بزرگترها بهترین الگوی عملی برای کودکان هستند.
4) شستن دستها را به روال عادی کارهای روزانهتان تبدیل کنید
شستوشوی دستها بسیار مهم است و باید آن را به روال عادی کارهای خود اضافه کنید. اضافه کردن این کار به کارهای روزمره، به فرزندان شما نیز کمک میکند تا آن را به عنوان یک عادت در نظر داشته باشند. در صورتی که شما به طور مرتب دستهای خود را بشویید، کودکان با مشاهده آن از سوی شما این کار را در طول روز تکرار میکنند.
5) جدول زمانی برای شستوشوی دستها بسازید
کودکان همچنین باید زمان مناسب برای شستوشوی دستها را بدانند. شما میتوانید جدولی بسازید که زمانهای ضروری برای شستوشوی دستها در آن قید شده باشد. این کار به کودکان شما کمک میکند تا نیاز به شستوشوی دستها و زمانهای مناسب و ضروری برای آن را بهتر درک کنند. خودتان هم تابع این جدول زمانبندی باشید.
منبع

تکنولوژی بخش جدایی ناپذیر از زندگی روزمره شده است که نه تنها مهم است، بلکه تقریبا غیرممکن است بدون آن زندگی کنیم. حتی افرادی که ادعا می کنند به ندرت از تکنولوژی استفاده می کنند، معمولا یک تلفن همراه و تلویزیون دارند. تحقیقات نشان می دهند که فن آوری ممکن است عامل اصلی در افزایش اختلالات کم توجهی، رفتار اعتیاد آور و اختلالات خواب باشد.
اگر زمانی را در اطراف کودکان کوچک سپری کرده اید، می دانید که چگونه به سرعت رفتار، زبان و نشانه های اجتماعی را برداشت می کنند. طبق بیان بسیاری از کارشناسان و چنانچه در این بخش از گهوارک خواهید خواند کودکان در پنج سال اول زندگی حدود 80 درصد از زندگی را خواهند دانست.
کودکان بین سن نوزادی و پنج سالگی مانند اسفنج هستند، هر صدا، کلمه و تصویری را که در معرض آن قرار می گیرند هر چند ناخودآگاه آن را پردازش می کنند پس اهمیت این دوران را باید بیش از پیش درک و در نظر بگیرید.
تکنولوژی بر هوش و تکلم کودکان چگونه تاثیر منفی می گذارد؟
وقتی تکنولوژی مستقیما بر تکلم و قدرت بیان کودکان تاثیر می گذارد
استفاده متداول از تلویزیون، تبلت و دیگر دستگاه های رسانه ای، تحریف واقعیت برای کودکان را ایجاد می کنند، و نمی دانند چطور واقعیت را از افسانه طبقه بندی کنند وقتی که دنیای دو بعدی را روی صفحه ، نمایش می دهد بسیار درخشان تر و بلندتر از دنیای عادی آنهاست ، برای آن ها دشوار است که نحوه هم زیستی دو نفر را درک کنند.
مطالعه جدید نشان می دهد که ابزارهای تکنولوژیکی 70 درصد افزایش در مشکلات گفتاری کودکان طی شش سال گذشته ایجاد کرده اند . مشکل اصلی این است که ما فن آوری را به عنوان یک اعتیاد نمی بینیم.
مثلا، هرگز فکر نمی کنید که یک ماده مخدر سخت به کودک می دهید. پس چرا در مورد زمانی که آن ها را چند دقیقه مقابل کامپیوتر برای رسیدگی به کارهای دیگر قرار می دهیم ، فکر نمی کنیم ؟ شاید فکر می کنید تماشای تلویزیون یا بازی کردن بازی های ویدئویی در مقایسه با سایر فعالیت های دیگر بی ضرر است، درست است ؟اگر اینطور فکر می کنید، همانطور که بیشتر مردم فکر می کنند ، تجدید نظر کنید.
استفاده از تکنولوژی برای کودکان مشکل گفتاری ایجاد می کند
تاثیر تکنولوژی بر کودکان مانند مصرف مواد مخدر
اجازه دادن به کودکان و قرار گرفتن در معرض ابزار فنی ممکن است معادل اجازه دادن آن ها برای خوردن داروهای سخت باشد . اگرچه می تواند تاثیر مشابهی بر مغز آن ها داشته باشد به همین دلیل است :وقتی مغز تحریک می شود، پوسته جلویی با دوپامین پر می شود، که یک هورمون احساس خوب است و در طی شهوت، مصرف مواد مخدر، و ورزش ایجاد می شود.
این امر زمانی درست است که کودکان با کامپیوتر، تلفن های هوشمند و یا دستگاه های الکترونیکی دیگر بازی می کنند. لذت و پاداش در مراکز مغز آن ها روشن است، به همین دلیل است که کودک اغلب وقتی در یک بازی ویدئویی یا نمایش تلویزیونی جذب می شوند، نگاهی خالی به چشمان آن ها می اندازد. انگار دنیای اطراف آن ها دیگر وجود ندارد.
مشکل واقعی وقتی بروز می کند که شما سیستم لذت را بردارید - مغز به هم می ریزد، این شبیه چیزی است که وقتی یک دارو را از یک فرد معتاد می گیرید رخ می دهد. این کار باعث ایجاد رعب و وحشت می شود و اینجاست که مشکلات رفتاری اغلب بوجود می آیند.
جدا کردن کودکان از تکنولوژی مانند دوری افراد معتاد از مواد مخدر
مغز در حال توسعه آن ها برای ارضای مستمر، فوری و آنی مورد استفاده قرار گرفته است و زمانی که چیزی که باعث بالا رفتن سطح دوپامین می شود، قادر به تطبیق با زندگی روزمره نخواهند شد بنابراین مشکلاتی مانند خشونت، اختلال کم توجهی بیش فعالی، اختلال شناختی، موانع احساسی، و ناتوانی در روابط اجتماعی به طور معمول رایج می شود.
با توجه به مطالعه جدید ژاپنی ها که 276 کودک بین 5 تا 18 سالگی را بررسی کردند، کودکانی که هر روز بین صفر تا 4 ساعت تلویزیون تماشا می کنند، بر ساختار مغزشان تاثیرمی گذارد . تماشای بیش از حد تلویزیون می تواند بر ساختار مغز کودک تاثیر بگذارد.
به بیان نویسندگان مطالعه دانشگاه توهوکو ، اسکن مغزی نشان داده کودکانی که بیش ترین ساعات را در مقابل تلویزیون گذرانده اند ، مقادیر بیشتری از مواد خاکستری در مناطق اطراف قشر مغز داشته اند و این حجم افزایش یافته با اطلاعات شفاهی کمتری مرتبط بوده است یعنی هرچقدر این میزان بیشتر بوده توانایی بیان شفاهی در کودکان و قدرت تکلم کمتر بوده است.
اختلال در ساختار مغز کودکان با استفاده بیش از حد از تکنولوژی
اما از طرفی در این دوران ، جایی که تقریبا غیرممکن است یک کودک را از تماس بیش از حد تکنولوژی محافظت کنیم، به یاد داشته باشید که فن آوری نقش حیاتی در جامعه امروز ایفا می کند و نباید کاملا نادیده گرفته شود.
محدود کردن تماس کودکان با وسایل فنی، نظارت بر استفاده از این ابزارها و فراهم کردن سرگرمی بر پایه فن آوری و قدردانی کردن ازآنها برای فعالیت های خارج از خانه و رویدادهای اجتماعی می تواند باعث شود آن ها استفاده از تکنولوژی را محدود کنند ولی مثل هرچیز مفیدی که تعادل در ان لازم است تکنولوژی هم از این قاعده مستثنی نیست و باید در استفاده از آن حد و حدود به خصوص برای کودکان رعایت شود.
میزان ابتلای کودکان به سنگ کلیه از بزرگسالان کمتر است؛ اما عواملی مانند ارث، مشکلات متابولیکی و مصرف کم مایعات ازجمله عواملی است که فرد را در معرض ابتلا به این بیماری قرار میدهد.
شیوع سنگ کلیه در کودکان:
امکان اینکه هر فردی در طول عمرش دچار سنگ کلیه شود امری طبیعی است که از این قاعده کودکان و حتی نوزادان هم استثنا نیستند. سنگ کلیه در کودکان همانند بزرگسالان در این چندسال اخیر شیوع بیشتری پیدا کرده است. هرچند آمار دقیقی در این زمینه وجود ندارد؛ اما میتوان از تعداد مراجعاتی که داریم به این موضوع پی ببریم که تعداد مبتلا در چند سال اخیر ١٠برابر شده است. اگر بخواهیم براساس مشاهدههای بالینی، آماری در این زمینه ارائه کنیم باید بگوییم که سنگ کلیه در شیرخواران و کودکان نسبت به ٢٠سال گذشته ١٠برابرشده است.
کلیه و کارکرد دستگاه ادراری:
دستگاه ادراری شامل دو کلیه، دو حالب، یک مثانه و یک مجراست. ادرار را کلیهها تولید کرده و از طریق لولههای باریکی به نام حالب به مثانه انتقال مییابد. سپس ادرار درون عضوی بادکنکی شکل عضلانی، به نام مثانه ذخیره میشود. بهدنبال پرشدن از ادرار، مثانه به مغز پیام ارسال میکند و سپس مغز تصمیم میگیرد چه زمان ادرارکردن شروع شود. در هنگام ادرارکردن، ادرار از طریق مجرا تخلیه و در این حین مثانه منقبض شده و دریچه ادراری شل میشود. اگر سطح مواد تشکیلدهنده سنگهای ادراری از حد اشباع رد شود، سنگ ادراری تشکیل میشود. این سنگها به دلایل مختلفی که در ادامه به آنها اشاره خواهیم کرد تشکیل میشود و براساس اینکه سنگ در کدام قسمت از دستگاه ادراری تشکیل شدهاند، نامیده میشوند. در چنین حالتی کودک برای دفع ادرار با مشکل و دردروبهرو ست.
عوامل سنگساز:
درخصوص عامل ایجاد سنگ در این کودکان میتوان عوامل مختلفی را نام برد. هرچند که میزان ابتلای کودکان به سنگ کلیه از بزرگسالان کمتر است؛ اما عواملی مانند ارث، مشکلات متابولیکی و مصرف کم مایعات ازجمله عواملی است که فرد را در معرض ابتلا به این بیماری قرار میدهد. در برخی از موارد عفونت دستگاه ادراری سبب ایجاد سنگها مختص ادرار عفونی هستند و در ادرار عفونی رشدمیکنند.
نوزادان نارس در معرض سنگ کلیه:
همچنین تحقیقات نشان داده است که نوزادان و کودکانی که با سن جنین کمتر از ٣٢هفته به دنیا آمدهاند، کودکانی هستند که نارسایی ریوی دارند. نوزادانی که دچار اختلالات رشد هستند، کودکانی که به هر دلیلی مصرف دارو یا بستری در بیمارستان داشتهاند نیز بیشتر در معرض تشکیل سنگهای کلیه هستند. به همین دلیل این گروه از کودکان و نوزادان باید بعد از مرخصشدن از بیمارستان و طی شدن دوره نقاهت زیر نظر پزشک باشند و آزمایش و سونوگرافیهای لازم را انجام بدهند تا درصورت بروز کوچکترین علائم درمان برای آنهاشروع شود.
این اختلال سبب تشکیل سنگ میشود:
درخصوص اختلالات متابولیکی که شایعترین نوع علت تشکیل سنگ در کودکان است میتوان اشاره کرد که دفع بیشازحد کلسیم از طریق ادرار موجب چنین حالتی است. از سایر اختلالات متابولیک در کودکان که آنها را مستعد ابتلا به سنگ کلیه میکند عبارتاند از نقص آنزیمی در شکستن اگزالات و دفع بیش از حد سیستین از ادرار است.
عوامل خطر را بشناسید
هنگامیکه یک بزرگسال دچار سنگ کلیه میشود باتوجه به اطلاعاتی که دارد میتواند برای درمان بهموقع اقدام کند؛ اما ازآنجاییکه نوزادان و کودکان چنین آگاهی ندارند و زبان رسایی هم برای بیان مشکلات خود ندارند این وظیفه مادران است که بهدقت سلامت فرزندشان را زیر نظر بگیرند و با کوچکترین علائم خطر برای درمان آنها اقدام کنند. بدین منظور لازم است مادران عوامل خطر را در سنگهای ادراری بهخصوص سنگ کلیه بشناسند که بتوانند بهموقع اقدام کنند. عوامل خطر در سنگ ادراری کودکان عبارتاند از: حجم کم ادرار، مصرف بالای نمک، مصرف بیش از حد فستفود، مصرف نوشابه، عفونتهای ادراری، مثانه عصبی و سابقه خانوادگی یا همان جنبه ارث و ژنتیک.
باید توضیح داد که سابقه خانوادگی یا ارث به این معنا نیست که اگر مادر یا پدری دچار سنگهای ادراری بودهاند که شایعترین آنها سنگ کلیه است، نوزادشان هم بهطور حتم دچار این مشکل میشود؛ بلکه شانس ابتلا در این نوزادان کمی بیشتر از همسنوسالهایشان است.
هنگامیکه مصرف میزان مایعات در کودکان کم شود املاحی که در ادرار دفع میشود غلظت بالاتری از حد معمول دارد در این مرحله املاح به حد اشباح رسیده بههمین دلیل سنگ یا شنریزها در کلیهها تشکیل میشوند.
علائم سنگه کلیه در کودکان:
با توجه به اینکه شیرخواران نمیتواند درد خود را بیان کنند؛ اما علامتهایی مانند بیقراریهای شدید که با قولنج اشتباه میشود، دلدرد، استفراغ، مشاهده بلور یا شن در ادرار کودک، ادرار قرمز یا نارنجی و درصورتیکه کودک قادر به صحبتکردن باشد از درد شکم و پهلو شکایت میکند.
بهترین راه تشخیص سنگ کلیه، انجام سونوگرافی و آزمایش است
تشخیص دقیقتر شده است:
نوع سنگها در کودکان تنوع بیشتری دارد به همین دلیل باید با آزمایش نوع آن را تشخیص داد؛ اما بهطورکلی تشکیل سنگهای درشت در کودکان بالای دو سال و ایجاد شنهای یا سنگهای ریز در شیرخواران شیوع بیشتری دارد. درحالحاضر بهترین راه تشخیص آن، انجام سونوگرافی و آزمایش برای تشخیص نوع سنگ و علت ایجاد آن است. خوشبختانه دستگاههای تشخیصی سونوگرافی از درجه تشخیص خوبی برخوردار بوده و میتواند درست تشخیص بدهد.
شاید بتوان گفت یکی از دلایلی که سبب شده است آمار مبتلایان در نوزادان و کودکان بیشتر از گذشته شود، وجود دقت خوب دستگاه سونوگرافی است که کوچکترین سنگها را هم تشخیص میدهد. البته گاهی نیز بهدلیل همین قدرت زیاد دستگاهها وجود چربیهایی که در کلیه تجمع میکنند سنگ تشخیص داده میشود که با بررسیها بیشتر این ابهامبرطرف میشود.
در تحقیقاتی که بهمنظور چگونگی تشخیص و اطلاع والدین از سنگ کلیه نوزادان و کودکشان انجام شده، دریافتیم که بیشتر تشخیص آنها بهصورت اتفاقی بوده است. بهعبارتدیگر والدین کودک را بهدلیل دیگری مانند بیقراری یا کولیت نزد پزشک بردهاند؛ اما در سونوگرافیهای انجامشده مشخص شده است که علت، سنگ در مجاری ادراری یا کلیه است.
سنگها در کودکان گاه خودبهخود دفع میشوند:
قبل از درمان باید اشاره کنیم که در مواردی این سنگها بدون درمان خاصی قبل از ٢تا٣ سالگی حل و دفع میشوند. بهطورکلی ٩٥درصد از سنگهایی که کودکان به آن مبتلا میشوند از طریق درمانهای متداول برطرف میشوند، ٤درصد از طریق سنگشکن و آندوسکوپی جراحی درمان میشوند و فقط یکدرصد به جراحی نیاز دارند. درصورتیکه سنگها در کلیه بزرگ یا تعداد آنها زیاد باشد ابتدا سنگها بهوسیله مداخلات پزشکی به قطعههای کوچکتر تبدیل میشوند که کودک بتواند بهتر دفع کند.
تغذیه در کودکان مبتلا به سنگ کلیه:
نوزادانی که با شیر مادر تغذیه میشوند درصورتیکه با همان شیر سیر میشوند و برایشان کافی است آن را ادامه بدهند تا حجم ادرار بیشتر شود. اگر حجم شیر مادر کافی نیست یا سنگسازی کلیه زیاد و ادرار غلیظ است میتوان در کنار شیر مادر از شیرخشک استفاده کرد و در صورتی که باز هم حجم ادرار تغییر نکرد میتوان از آب جوشیده سرد شده در فواصل بین شیردهی استفاده کرد.
در کودکانی که بزرگتر هستند میتوان در صورت سنگسازی کلیه از مداخلات دارویی هم کمک گرفت. کودکانی که از این سنین دچار سنگ کلیه میشوند به طبع مصرف داروها میتواند سبب بیاشتها، فشارخون، کمخونی را برای آنها بهدنبال داشته باشد همچنین این داروها بر رشد کودک و رشد استخوانیاش هم تاثیرگذار است. از سوی دیگر در کودکان بزرگتر که تشخیص و درمان بهموقع و بههنگام نبوده است و به کلیهها آسیب فراوانی وارد میشود. حتی گاهی شاهد ازکارافتادن کلیه هستیم که بهدلیل فشار و کاهش کارکرد در مواردی دیالیز برای کودک تجویز میشود که دردهای ناشی از آن کودک را آزار میدهد و در نهایت سبب ازکارافتادگی کلیهها میشود.
پیشگیری را جدی بگیرید:
تاکید همواره اصلاح سبک زندگی و تغذیه است؛ اما متاسفانه در برخی موارد ابتلا فرد اجتنابناپذیر است بهدلیل مصرف داروها که برای بیماری خاصی مصرف میکند؛ اما به والدین توصیه میکنیم نوشیدن مایعات زیاد در طول روز نوشیده را به کودکانشان آموزش دهند.
پرسشهای رایج در خصوص سنگ کلیه کودکان:
- درخصوص ممنوعیت مصرف کلسیم در کودکانی که سنگ کلیه دارند باید اشاره کنیم که برخلاف تصور عموم مردم که مصرف کلسیم را محدود میکنند. این در حالی است که مصرف نکردن کلسیم میتواند سبب تشکیل سنگهای بهمراتب سخت شود.
- گروهی از والدین هم درخصوص کیفیت آب میپرسند، در پاسخ به گروه باید گفت، کمیت آب نوشیدن مهم است اینکه در طول روز کودک مایعات بهاندازه کافی مصرف کند و فعالیت مناسبی داشته باشد؛ زیرا تحرکنداشتن و داشتن فعالیت بدنی کم میتواند از عوامل زمینهساز سنگ کلیه باشد.
- تعداد پوشکهایی که کودک در طول روز خیس میکند و حجم ادرار دفع شده میتواند ازجمله علائم وجود سنگ باشد. به یاد داشته باشید کودکانی که کمتر از ٤پوشک خیس میکنند و حجم ادرارشان کم است در معرض ابتلا به سنگ کلیه هستند.
منبع
میزان ابتلای کودکان به سنگ کلیه از بزرگسالان کمتر است؛ اما عواملی مانند ارث، مشکلات متابولیکی و مصرف کم مایعات ازجمله عواملی است که فرد را در معرض ابتلا به این بیماری قرار میدهد.
شیوع سنگ کلیه در کودکان:
امکان اینکه هر فردی در طول عمرش دچار سنگ کلیه شود امری طبیعی است که از این قاعده کودکان و حتی نوزادان هم استثنا نیستند. سنگ کلیه در کودکان همانند بزرگسالان در این چندسال اخیر شیوع بیشتری پیدا کرده است. هرچند آمار دقیقی در این زمینه وجود ندارد؛ اما میتوان از تعداد مراجعاتی که داریم به این موضوع پی ببریم که تعداد مبتلا در چند سال اخیر ١٠برابر شده است. اگر بخواهیم براساس مشاهدههای بالینی، آماری در این زمینه ارائه کنیم باید بگوییم که سنگ کلیه در شیرخواران و کودکان نسبت به ٢٠سال گذشته ١٠برابرشده است.
کلیه و کارکرد دستگاه ادراری:
دستگاه ادراری شامل دو کلیه، دو حالب، یک مثانه و یک مجراست. ادرار را کلیهها تولید کرده و از طریق لولههای باریکی به نام حالب به مثانه انتقال مییابد. سپس ادرار درون عضوی بادکنکی شکل عضلانی، به نام مثانه ذخیره میشود. بهدنبال پرشدن از ادرار، مثانه به مغز پیام ارسال میکند و سپس مغز تصمیم میگیرد چه زمان ادرارکردن شروع شود. در هنگام ادرارکردن، ادرار از طریق مجرا تخلیه و در این حین مثانه منقبض شده و دریچه ادراری شل میشود. اگر سطح مواد تشکیلدهنده سنگهای ادراری از حد اشباع رد شود، سنگ ادراری تشکیل میشود. این سنگها به دلایل مختلفی که در ادامه به آنها اشاره خواهیم کرد تشکیل میشود و براساس اینکه سنگ در کدام قسمت از دستگاه ادراری تشکیل شدهاند، نامیده میشوند. در چنین حالتی کودک برای دفع ادرار با مشکل و دردروبهرو ست.
عوامل سنگساز:
درخصوص عامل ایجاد سنگ در این کودکان میتوان عوامل مختلفی را نام برد. هرچند که میزان ابتلای کودکان به سنگ کلیه از بزرگسالان کمتر است؛ اما عواملی مانند ارث، مشکلات متابولیکی و مصرف کم مایعات ازجمله عواملی است که فرد را در معرض ابتلا به این بیماری قرار میدهد. در برخی از موارد عفونت دستگاه ادراری سبب ایجاد سنگها مختص ادرار عفونی هستند و در ادرار عفونی رشدمیکنند.
نوزادان نارس در معرض سنگ کلیه:
همچنین تحقیقات نشان داده است که نوزادان و کودکانی که با سن جنین کمتر از ٣٢هفته به دنیا آمدهاند، کودکانی هستند که نارسایی ریوی دارند. نوزادانی که دچار اختلالات رشد هستند، کودکانی که به هر دلیلی مصرف دارو یا بستری در بیمارستان داشتهاند نیز بیشتر در معرض تشکیل سنگهای کلیه هستند. به همین دلیل این گروه از کودکان و نوزادان باید بعد از مرخصشدن از بیمارستان و طی شدن دوره نقاهت زیر نظر پزشک باشند و آزمایش و سونوگرافیهای لازم را انجام بدهند تا درصورت بروز کوچکترین علائم درمان برای آنهاشروع شود.
این اختلال سبب تشکیل سنگ میشود:
درخصوص اختلالات متابولیکی که شایعترین نوع علت تشکیل سنگ در کودکان است میتوان اشاره کرد که دفع بیشازحد کلسیم از طریق ادرار موجب چنین حالتی است. از سایر اختلالات متابولیک در کودکان که آنها را مستعد ابتلا به سنگ کلیه میکند عبارتاند از نقص آنزیمی در شکستن اگزالات و دفع بیش از حد سیستین از ادرار است.
عوامل خطر را بشناسید
هنگامیکه یک بزرگسال دچار سنگ کلیه میشود باتوجه به اطلاعاتی که دارد میتواند برای درمان بهموقع اقدام کند؛ اما ازآنجاییکه نوزادان و کودکان چنین آگاهی ندارند و زبان رسایی هم برای بیان مشکلات خود ندارند این وظیفه مادران است که بهدقت سلامت فرزندشان را زیر نظر بگیرند و با کوچکترین علائم خطر برای درمان آنها اقدام کنند. بدین منظور لازم است مادران عوامل خطر را در سنگهای ادراری بهخصوص سنگ کلیه بشناسند که بتوانند بهموقع اقدام کنند. عوامل خطر در سنگ ادراری کودکان عبارتاند از: حجم کم ادرار، مصرف بالای نمک، مصرف بیش از حد فستفود، مصرف نوشابه، عفونتهای ادراری، مثانه عصبی و سابقه خانوادگی یا همان جنبه ارث و ژنتیک.
باید توضیح داد که سابقه خانوادگی یا ارث به این معنا نیست که اگر مادر یا پدری دچار سنگهای ادراری بودهاند که شایعترین آنها سنگ کلیه است، نوزادشان هم بهطور حتم دچار این مشکل میشود؛ بلکه شانس ابتلا در این نوزادان کمی بیشتر از همسنوسالهایشان است.
هنگامیکه مصرف میزان مایعات در کودکان کم شود املاحی که در ادرار دفع میشود غلظت بالاتری از حد معمول دارد در این مرحله املاح به حد اشباح رسیده بههمین دلیل سنگ یا شنریزها در کلیهها تشکیل میشوند.
علائم سنگه کلیه در کودکان:
با توجه به اینکه شیرخواران نمیتواند درد خود را بیان کنند؛ اما علامتهایی مانند بیقراریهای شدید که با قولنج اشتباه میشود، دلدرد، استفراغ، مشاهده بلور یا شن در ادرار کودک، ادرار قرمز یا نارنجی و درصورتیکه کودک قادر به صحبتکردن باشد از درد شکم و پهلو شکایت میکند.
بهترین راه تشخیص سنگ کلیه، انجام سونوگرافی و آزمایش است
تشخیص دقیقتر شده است:
نوع سنگها در کودکان تنوع بیشتری دارد به همین دلیل باید با آزمایش نوع آن را تشخیص داد؛ اما بهطورکلی تشکیل سنگهای درشت در کودکان بالای دو سال و ایجاد شنهای یا سنگهای ریز در شیرخواران شیوع بیشتری دارد. درحالحاضر بهترین راه تشخیص آن، انجام سونوگرافی و آزمایش برای تشخیص نوع سنگ و علت ایجاد آن است. خوشبختانه دستگاههای تشخیصی سونوگرافی از درجه تشخیص خوبی برخوردار بوده و میتواند درست تشخیص بدهد.
شاید بتوان گفت یکی از دلایلی که سبب شده است آمار مبتلایان در نوزادان و کودکان بیشتر از گذشته شود، وجود دقت خوب دستگاه سونوگرافی است که کوچکترین سنگها را هم تشخیص میدهد. البته گاهی نیز بهدلیل همین قدرت زیاد دستگاهها وجود چربیهایی که در کلیه تجمع میکنند سنگ تشخیص داده میشود که با بررسیها بیشتر این ابهامبرطرف میشود.
در تحقیقاتی که بهمنظور چگونگی تشخیص و اطلاع والدین از سنگ کلیه نوزادان و کودکشان انجام شده، دریافتیم که بیشتر تشخیص آنها بهصورت اتفاقی بوده است. بهعبارتدیگر والدین کودک را بهدلیل دیگری مانند بیقراری یا کولیت نزد پزشک بردهاند؛ اما در سونوگرافیهای انجامشده مشخص شده است که علت، سنگ در مجاری ادراری یا کلیه است.
سنگها در کودکان گاه خودبهخود دفع میشوند:
قبل از درمان باید اشاره کنیم که در مواردی این سنگها بدون درمان خاصی قبل از ٢تا٣ سالگی حل و دفع میشوند. بهطورکلی ٩٥درصد از سنگهایی که کودکان به آن مبتلا میشوند از طریق درمانهای متداول برطرف میشوند، ٤درصد از طریق سنگشکن و آندوسکوپی جراحی درمان میشوند و فقط یکدرصد به جراحی نیاز دارند. درصورتیکه سنگها در کلیه بزرگ یا تعداد آنها زیاد باشد ابتدا سنگها بهوسیله مداخلات پزشکی به قطعههای کوچکتر تبدیل میشوند که کودک بتواند بهتر دفع کند.
تغذیه در کودکان مبتلا به سنگ کلیه:
نوزادانی که با شیر مادر تغذیه میشوند درصورتیکه با همان شیر سیر میشوند و برایشان کافی است آن را ادامه بدهند تا حجم ادرار بیشتر شود. اگر حجم شیر مادر کافی نیست یا سنگسازی کلیه زیاد و ادرار غلیظ است میتوان در کنار شیر مادر از شیرخشک استفاده کرد و در صورتی که باز هم حجم ادرار تغییر نکرد میتوان از آب جوشیده سرد شده در فواصل بین شیردهی استفاده کرد.
در کودکانی که بزرگتر هستند میتوان در صورت سنگسازی کلیه از مداخلات دارویی هم کمک گرفت. کودکانی که از این سنین دچار سنگ کلیه میشوند به طبع مصرف داروها میتواند سبب بیاشتها، فشارخون، کمخونی را برای آنها بهدنبال داشته باشد همچنین این داروها بر رشد کودک و رشد استخوانیاش هم تاثیرگذار است. از سوی دیگر در کودکان بزرگتر که تشخیص و درمان بهموقع و بههنگام نبوده است و به کلیهها آسیب فراوانی وارد میشود. حتی گاهی شاهد ازکارافتادن کلیه هستیم که بهدلیل فشار و کاهش کارکرد در مواردی دیالیز برای کودک تجویز میشود که دردهای ناشی از آن کودک را آزار میدهد و در نهایت سبب ازکارافتادگی کلیهها میشود.
پیشگیری را جدی بگیرید:
تاکید همواره اصلاح سبک زندگی و تغذیه است؛ اما متاسفانه در برخی موارد ابتلا فرد اجتنابناپذیر است بهدلیل مصرف داروها که برای بیماری خاصی مصرف میکند؛ اما به والدین توصیه میکنیم نوشیدن مایعات زیاد در طول روز نوشیده را به کودکانشان آموزش دهند.
پرسشهای رایج در خصوص سنگ کلیه کودکان:
- درخصوص ممنوعیت مصرف کلسیم در کودکانی که سنگ کلیه دارند باید اشاره کنیم که برخلاف تصور عموم مردم که مصرف کلسیم را محدود میکنند. این در حالی است که مصرف نکردن کلسیم میتواند سبب تشکیل سنگهای بهمراتب سخت شود.
- گروهی از والدین هم درخصوص کیفیت آب میپرسند، در پاسخ به گروه باید گفت، کمیت آب نوشیدن مهم است اینکه در طول روز کودک مایعات بهاندازه کافی مصرف کند و فعالیت مناسبی داشته باشد؛ زیرا تحرکنداشتن و داشتن فعالیت بدنی کم میتواند از عوامل زمینهساز سنگ کلیه باشد.
- تعداد پوشکهایی که کودک در طول روز خیس میکند و حجم ادرار دفع شده میتواند ازجمله علائم وجود سنگ باشد. به یاد داشته باشید کودکانی که کمتر از ٤پوشک خیس میکنند و حجم ادرارشان کم است در معرض ابتلا به سنگ کلیه هستند.
منبع
رنگ و کریستال لقب نیست این صفت ها به کودکان با سطوح مختلفی از هوش و توانایی های فوق العاده اشاره دارد ولی با این حال ، بهتر است بدانید که در حقیقت منظور از کودکان کریستالی دقیقا چیست؟ کودک کریستالی یک عضو از یک نسل است که متعهد است با عشق و آرامش و توازن بر دنیا اثر بگذارد ؛ در این بخش از گهوارک به شما میگوییم چگونه یک کودک کریستالی را بشناسید این راه شناخت مهم است چراکه شایدشما یکی از آنها را در خانه داشته باشید.
کودکان کریستالی چه ویژگیهایی دارند؟
شناخت کودکان کریستالی و کودکان رنگی هزاره سوم
مردم می گویند پایه تغییرات در جهان کودکان هستند.برای سال های زیادی ، یک نظریه وجود داشت که نشان می داد بشریت به تدریج از طریق تغییرات ژنتیکیِ بیش از یک یا چند نسل ، بهبود می یابد پیروان این تئوری تقریبا معنوی و روحانی هستند ، این تئوری کودکان را با الگو های روان شناسی و رفتارهای غیر عادی طبقه بندی می کند. بعضی از مردم بر این باور بودند که اولین نسل از کودکان غیر عادی در طول دهه 50 یا 60 ظاهر شدند با این حال تلاش آن ها برای پیشرفت جهان موفقیت آمیز نبود در نتیجه ، بین دهه های 70 تا 90 ، نسل دیگری وارد شد این نسل به عنوان کودکان رنگی شناخته شده بودند ،کودکان رنگی با شخصیت های سخت و محکم ، خردکننده ی سیستم نامیده شدند ماموریت آن ها مبارزه با اقدامات و نگرش هایی است که برای دوست داشتن ساخته نشده اند.
درحالیکه کودکان کریستالی به دنبال احترام به ارزشهای انسانی و صداقت هستند با این حال، اخیرا مردم در مورد کودکانی با ماهیت مختلف صحبت می کنند همان ماهیت کودکان کریستالی. اولین فردی که این نسل را شناسایی کرد استیو روتر در سال 1999 بود ، در سال 2002 ، روتر رسما اکتشافاتش را در یک فصل از کتابش منتشر کرد، که یک کتاب راهنما برای تکامل بشر نام داشت از این پس، جست و جوهای زیادی برای تعریف درست صفات و مشخصه های آن ها انجام شده است.
کودکان کریستالی چه کسانی هستند؟ و چه ویژگی هایی دارند؟
کودکان کریستالی موجودات صلح آمیزی هستند که به دنبال تعادل بین درک مستقیم و درک غیر معقول هستند در مقایسه با کودکان رنگی ، که می کوشند تا بشر را بر روی خوب بودن درمیان تغییرات متمرکز کنند، کودکان کریستالی مامور الیتام بخشیدن هستند. کودکان کریستالی خیلی زیبا هستند ،همراه با یک رایحه ی پاک و تمیز و چشمانی که بیانگر همه چیز است ،می باشند. آن ها دو ویژگی خاص دارند :توانایی های قوی دارند که اغلب مردم آن را جادو فرض میکنند ، و به طور فوق العاده به انرژی، کم ارتعاش حساس هستند.
معنی کودک کریستالی چیست؟
رنگ یا کریستال فقط یک اصطلاح خاص نیست آن ها به سطوح مختلف آگاهی اشاره می کنند ، این نسل از جوانان به ارتعاشات کریستالی وابسته هستند، انرژی که در همه موجودات زنده ارتعاش پیدا می کند. حرکت بین یک سطح از آگاهی به دیگری باعث تغییر لرزش شخص می شود. فرکانس ارتعاش بلوری یکی ازخالص ترین روش های ماده است که می تواند خود را آشکار کند. در حقیقت ، انرژی کریستال یک تعادل دقیق بین دوگانگی است(مردانه - زنانه، احساس -تفکر) این ،نوعی از انرژی است که به طور ویژه در کودکان کریستال ارتعاش می یابد.
کودکان کریستال چه شکلی هستند؟
این نسل از کودکان معالج آرام ، صلح آمیز ، دوست داشتنی و مهربان هستند ، در کتاب کودکان کریستال و رنگی ، در بخش سوالات و پاسخ ها ، نویسنده ادعا می کند که والدین این نسل آن ها را فرشتگان کوچک می دانند این به این دلیل است که آن ها دارای خلق و خوی متعادلی هستند برای مثال، آن ها دوست دارند صلح را به ارمغان بیاورند ، حتی قبل از یادگیری صحبت کردن، می بوسند و در آغوش می گیرند . آن ها بسیار محتاط هستند و تمایل به ایستادگی ندارند و ترجیح می دهند به جای اینکه توجه افراد حساس را جلب کنند، ناشناخته باقی بمانند.
در طب سنتی، کودکان کریستالی اختلالات تکاملی دارند ؛ از جمله اختلال پیش فعالی ، کمبود توجه ، سندرم اسپرگر یا اختلال طیفی اوتیستیک با این حال، این هیچ ارتباطی با علل رفتار آن ها ندارند آن ها یک هدف مهم حیاتی دارند.
ویژگی های کودکان کریستال:
استیو راثر به طور گسترده ای ویژگی های اصلی این بچه ها را مشخص می کند از این طریق امید وار است که فرزندان کریستالی را بهتر معرفی کند برای مثال ، یک کودک کریستالی دارای توانایی های جنبشی ، حساسیت های ارتعاشی است و با زمین ارتباط دارد. آن ها هم چنین ، احساس هم دلی می کنند و در میان ویژگی های دیگر به ترس حساس هستند.
نتیجه گیری:
هیچ شواهد علمی برای این نظریه وجود ندارد؛ در حقیقت متخصصان ادعا می کنند که شما می توانید از این ویژگی ها و رفتارها ،به هر کودکی در هر مکان و زمانی نسبت دهید هم چنین باید به یاد داشته باشیم که هر فرد و کودک متفاوت و منحصر به فرد است یک کودک کریستال یا رنگی به سادگی، یک روش توصیف ویژگی های انرژی است. هدف این طبقه بندی این است که این کودکان را درک کنید اما بیشتر از همه، پیام آنها را درک کنید.
منبع
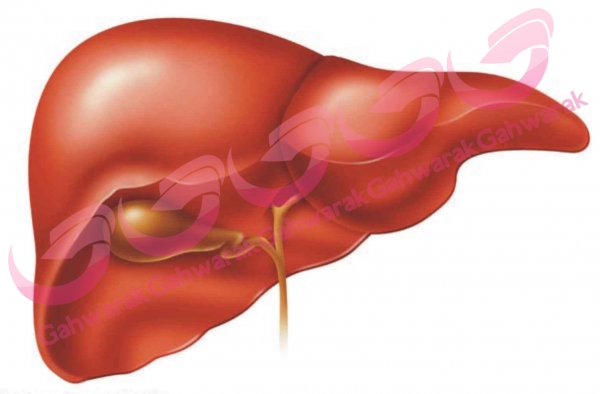
علائم،تشخیص و درمان با بیماری های کبدی در کودکان آشنایی دارید؟
کبد عضو حیاتی بدن است که وظیفه کمک به هضم غذا و دفع مواد سمی از بدن را بر عهده دارد. کبد پروتئین هایی را برای لخته شدن طبیعی خون تولید می کند، اکسیژن را انتقال داده و از سیستم ایمنی بدن پشتیبانی می کند. آسیب شدید کبدی منجر به بیماری حاد یا مزمن کبدی یا نارسایی کبدی می شود که هر دو شرایط؛ زندگی فرد را تهدید می کنند. علائم و نشانه های بیماری های کبدی صفرا تولید می کند که ماده ای است که به هضم غذا کمک می کند. مواد مغذی اضافی را ذخیره می کند. به تمیز کردن جریان خون از مواد مضر کمک می کند. به کنترل قند خون و کلسترول خون کمک می کند. بیماری های کبدی در ایالات متحده بسیار شایع است و حداقل 30 میلیون نفر نوعی از این بیماری را تجربه می کنند. در حقیقت، بیش از 100 نوع بیماری های کبدی شناخته شده است که هم کودکان و هم بزرگسالان را تحت تأثیر قرار می دهد. تشخیص بیماری های کبدی به سبب اینکه این بیماری طیف گسترده ای از علائم را نشان می دهد؛ اغلب دشوار است. در صورت بروز هر یک از علائم و نشانه های بیماری های کبدی، فوراً با پزشک کودک خود مشورت کنید. این علائم عبارت اند از: رنگ زرد پوست و سفیدی چشم ها درد شکم آب آوردگی شکم تغییر الگوهای خواب مدفوع خاکستری رنگ یا رنگ پریده از دست دادن اشتها حالت تهوع مشاهده خون در مدفوع و ادرار وزن گیری ضعیف پرفشاری ورید باب یا نشانگان افزایش فشار ورید باب و واریس خارش خستگی یا طاقت فرسایی استفراغ خون بالا آوردن ادرار زرد رنگ کودک شما به طور غیر منتظره ای ممکن است بیماری های کبدی داشته باشد. این مشکل به عنوان مثال می تواند، بعد از مسمومیت با مواد شیمیایی خاص، گیاهان و یا حتی برخی داروها اتفاق بیفتد. همچنین می تواند در نتیجه بیماری یا نقایص طولانی مدت همچون هپاتیت یا آترزی صفراوی ایجاد شود. اگر فرزند شما هر یک از موارد زیر را تجربه کند، او را مستقیماً به اورژانس ببرید یا با آن ها تماس بگیرید: تغییر در وضعیت روانی مانند پریشانی، هذیان، اغما و خواب آلودگی شدید این علائم ممکن است ناشی از ایجاد سمومی باشد که به طور معمول توسط کبد پردازش می شوند. خون بالا آوردن نشانه ی خونریزی در مجرای فوقانی دستگاه گوارش (GI) است. مشاهده خون در مدفوع نشانه خونریزی در دستگاه گوارش است. تشخیص بیماری های کبدی پزشکان پس از ارزیابی سابقه پزشکی فرزند شما و معاینه فیزیکی، می توانند آزمایشات دیگری انجام دهند. بیوپسی کبد برای نمونه گیری از بافت؛ سوزن کوچکی وارد کبد می شود. آزمایش عملکرد کبدی آنزیم ترشح شده توسط کبد در پاسخ به آسیب یا بیماری را اندازه گیری می کند. سونوگرافی از امواج صوتی برای ایجاد تصاویر از اندام ها و ساختارهای داخل بدن استفاده می کند. اسکن توموگرافی کامپیوتری از اشعه ایکس برای تهیه تصاویر دقیق از بدن استفاده می کند. اسکن تصویربرداری با رزونانس مغناطیسی برای ایجاد تصاویر دقیق از اندام ها و بافت ها از میدان مغناطیسی و امواج رادیویی استفاده می کند. بیماری های کبدی بیماری های کبدی شامل موارد زیر می باشد: هپاتیت حاد و مزمن نارسایی حاد کبدی سندرم آلاژیل کمبود آلفا-1-آنتی تریپسین هپاتیت خود ایمنی اختلالات کیسه صفرا کیست کلدوک هپاتیت B مزمن هپاتیت C مزمن سیروز یا تشمع کبدی فیبروز مادرزادی کبدی بیماری کبد فیبروز کیستیک بیماری کبد مرحله نهایی بیماری های ذخیره ای گلیکوژن کبد هموکروماتوز تومورها و توده های کبدی (بدخیم و خوش خیم) اختلالات میتوکندری کبد فشار خون بالا و واریس مری کلانژیت اسکلروزان اولیه کلستاز داخل کبدی فامیلی پیشرونده (سندرم بایلر و غیره)
عارضه هموکروماتوز بیشتر بدانید نارسایی کبدی چیست؟
نارسایی کبدی کاهش شدید عملکرد کبدی است. این یکی از بیماری های کبدی غیر معمول اما جدی است که هنگام اختلال در کبد رخ می دهد و کبد دیگر نمی تواند کارهای مهمی چون پاکسازی سموم از خون یا تولید صفرا ماده ای که به هضم غذا کمک می کند را انجام دهد. نارسایی کبد می تواند در نوزادان، کودکان نوپا، کودکان بزرگ تر و نوجوانان تأثیر بگذارد. دو نوع نارسایی کبدی وجود دارد: نارسایی حاد کبدی و نارسایی مزمن کبدی. نارسایی حاد کبدی که به آن نارسایی برق آسای کبدی نیز گفته می شود، از بین رفتن سریع عملکرد کبدی در طی روزها یا هفته ها؛ در کودکی است که سابقه قبلی در مورد بیماری های کبدی ندارد. نارسایی حاد کبدی یک وضعیت اورژانسی است که به مداخله فوری پزشکی نیاز دارد. شایع ترین علت نارسایی حاد کبدی در کودکان، سموم یا ویروسی است که به کبد آسیب می رساند. نارسایی مزمن کبدی به عنوان نارسایی کبدی مرحله آخر نیز شناخته می شود، در طی ماه ها یا سال ها و در نتیجه آسیب ناشی از بیماری طولانی مدت کبدی مانند آترزی صفراوی، بیماری های کبدی متابولیک، هپاتیت B یا هپاتیت C یا سیروز بروز می کند. کودک مبتلا به نارسایی کبدی؛ بدون مراقبت پزشکی، دچار سردرگمی می شود، شرایطی که به آنسفالوپاتی معروف است. بیشتر کودکانی که نارسایی حاد یا مزمن کبدی دارند به پیوند کبدی نیاز دارند. در تعداد کمی از موارد نارسایی کبدی، یعنی 15 تا 20 درصد موارد، کبد به خودی خود خود ترمیمی می کند. سندرم حاد کبدی این سندرم هشدار دهنده معمولاً در یک نوزاد، کودک یا نوجوانی که قبلاً سالم بوده، ایجاد می شود و می تواند در اثر علل عفونی یا متابولیکی و واکنش های دارویی ایجاد شود. زردی به سرعت و غالباً همزمان با علائم گوارشی چون استفراغ و تب اتفاق می افتد.
چه عاملی باعث ایجاد نارسایی حاد کبدی (ALF) می شود؟
برخی از دلایل احتمالی آن عبارت اند از: عفونت بیماری های متابولیک بیماری کبد خود ایمنی اختلالات خون داروها (از جمله درمان های جایگزین) مصرف بیش از حد پاراستامول (اغلب تصادفی) داروهای تفریحی مخصوصاً اکستازی مواد سمی عوارض ناشی از بیماری دیگر چرا فرزند من باید به بیمارستان تخصصی برود؟ فرزند شما از بیمارستان محلی به مرکز تخصصی منتقل می شود تا تحت مراقبت تیمی که تجربه بیشتری در زمینه مراقبت از کودکان مبتلا به بیماری ALF دارند، قرار گیرد. تیم مراقبت هر چه زودتر عوارض بیماری را تشخیص داده و درمان می کنند. به دنبال علت ALF می باشند و در صورت یافتن علت، درمان مناسب را شروع می کنند. از عملکردهای حیاتی فرزندتان پشتیبانی می کنند. فرزند شما ممکن است به مراقبت های ویژه ای در بخش مورد نظر نیاز داشته باشد. در صورت لزوم، فرزندتان را برای پیوند کبدی آماده می کنند. ممکن است سرنخ هایی در مورد علت بیماری فعلی فرزند شما از سلامت و پیشرفت کلی قبلی آن ها حاصل آید. به احتمال زیاد افراد مختلف سؤال های زیادی از شما می پرسند. برخی از سوالات ممکن است عجیب به نظر برسند اما مهم هستند. ممکن است از شما در مورد تغییرات رفتاری فرزندتان سؤال شود. این می تواند پیشرفت آنسفالوپاتی را نشان دهد که وقتی کبد به درستی کار نکند، ایجاد می شود. چه آزمایشاتی ممکن است لازم باشد؟ آزمایشات لازم برای هر کودک متفاوت از دیگری خواهد بود و تیم بالینی در مورد این آزمایش ها با شما صحبت خواهند کرد. آزمایشات لازم ممکن است شامل موارد زیر باشد: آزمایش های خون از جمله آزمون عملکرد کبدی (LFTs) و آزمایشاتی که لخته شدن خون را اندازه گیری می کنند. آزمایش ادرار اشعه ایکس یا اسکن بیوپسی کبد این ممکن است یک نوع بیوپسی تخصصی به نام ترانس ژوگولار باشد که برای کودکانی که خونشان به درستی لخته نمی شود گزینه مطمئنی است. در این روش بخش کوچکی از بافت کبد؛ از طریق ورید گشادی در داخل گردن کودک؛ برداشته می شود. در بعضی موارد بیوپسی های پوستی و عضلانی لازم است. نتایج برخی از آزمایش ها در همان روز ارائه می شوند و ارائه نتایج حاصل از برخی دیگر؛ زمان می برد.
اهداف این آزمایش ها عبارت اند از:
تشخیص علت ALF ارزیابی شدت نارسایی کبدی تشخیص به موقع هرگونه عارضه احتمالی عوارض ALF چیست؟ عوارض این بیماری ممکن است شامل موارد زیر باشد: خونریزی غیر طبیعی کبد نقش مهمی در تولید پروتئین هایی به نام عوامل لخته شدن خون دارد، که طبیعتا به لخته شدن خون کمک می کنند. اگر کبد به درستی کار نکند، ممکن است این پروتئین ها تولید نشوند و نهایتا منجر به خونریزی در قسمت های مختلفی از بدن می شود. اندازه گیری میزان لخته شدن خون؛ روش مفیدی برای ارزیابی مشکلات احتمالی است. عوامل لخته شدن خون ممکن است برای درمان این مشکل به بیمار داده شوند. عفونت کبد نقش مهمی در مبارزه با عفونت دارد. ALF احتمال ابتلا به عفونت را در کودک بیشتر می کند. برای جلوگیری از عفونت ممکن است به کودک شما آنتی بیوتیک و داروهای ضد قارچ داخل وریدی- از طریق ورید- تزریق شود. هر گونه عفونت خاص تشخیص داده شده؛ درمان خواهد شد. آنسفالوپاتی احتمالا به سبب قادر نبودن کبد در پاک سازی سموم از خون؛ انسفالوپاتی رخ می دهد. این مهم؛ می تواند به تحریک و تورم مغزی منجر شود. اگر میزان هوشیاری کودک شما کاهش یافته باشد که منجر به خواب آلودگی، تحریک پذیری یا رفتار غیر معمول می شود- ممکن است از کودک تان در بخش مراقبت های ویژه؛ مراقبت به عمل آید. احتمالا یک دستگاه تهویه (دستگاه تنفس مصنوعی) مورد استفاده قرار می گیرد تا کودک بتواند به طور کامل استراحت کند و امکان درمان های بیشتری فراهم آید. علائم انسفالوپاتی در حال نوسان هستند؛ از این رو ارزیابی آن ها می تواند بسیار دشوار باشد. به عنوان مثال، کودک خردسالی ممکن است یک دقیقه بسیار خواب آلود باشد و دقیقه دیگر در بسترش در حال نوشیدن آبمیوه باشد. عملکرد ضعیف کلیه هنگامی که کبد باعث نارسایی کلیه شود، ممکن است کلیه ها آن طورکه باید؛ عمل نکنند. در این حالت به کودکان مایعاتی حاوی دارو داده می شود تا در دفع ادرار کمک شان کند. آن ها همچنین ممکن است به سوند نیاز داشته باشند. بعضی از کودکان نیز ممکن است برای مدت کوتاهی به دیالیز کلیه نیاز پیدا کنند.
کمبود آلفا-1-آنتی تریپسین یکی از بیماری های کبدی کمبود آلفا-1-آنتی تریپسین (A1AT) یکی از بیماری های کبدی است که در آن پروتئینی موسوم به A1AT قادر به رهش کافی از کبد به جریان خون نیست. این مهم؛ باعث کمبود پروتئین A1ATدر گردش خون می شود. A1AT یک پروتئین تخصصی است که عملکرد سایر پروتئین های مهم در التهاب (تورم) و تجزیه بافت ها در بدن را بلوکه می کند. وقتی پروتئینA1AT در گردش خون کم باشد، التهاب بافت و آسیب بافتی- به خصوص در ریه ها- شدید می شود. انباشت این پروتئین در کبد و کمبود آن در جریان خون ممکن است باعث التهاب کبد (هپاتیت) شود که می تواند به سیروز (زخم دائمی کبد) و نارسایی کبدی منجر شود. کمبود پروتئینA1AT کاملاً شایع است و در حدود 1 مورد در هر 1500 تا 2000 نفر؛ به آن مبتلا هستند. برای داشتن فرزندی با نقص پروتئینA1AT حتماً باید هر دو والد؛ حامل نقص ژنتیکی باشند. اگر چه والدین حامل؛ تا حدی پروتئینA1AT غیر طبیعی را تولید می کنند، اما معمولاً هیچ علائمی ندارند و در صورت وجود؛ بسیار جزئی است که ممکن است تا زمان تولد فرزندی با این مشکل اصلا متوجه این موضوع نشوند. علائم کمبود آلفا-1-آنتی تریپسین در حدود 10 درصد از نوزادان مبتلا به بیماری های کبدی؛ با کمبود A1AT مواجه اند. نوزادان به عنوان بخشی از التهاب کبدی مرتبط با کمبود A1AT، ممکن است دچار زردی شوند. کودکان و نوجوانان بزرگ تر ممکن است با کبدی که به مدت طولانی ملتهب شده است- که باعث ایجاد زخم (سیروز) می شود- تشخیص داده شوند. بیماری ریه معمولاً فقط در بزرگسالی بروز می کند. بزرگسالان مبتلا به کمبود A1AT ممکن است به بیماری انسداد مزمن ریوی (COPD) ، آمفیزم، برونشیت مزمن، آسم، سرفه و عفونت های مکرر ریه دچار شوند. تشخیص کمبود آلفا-1-آنتی تریپسین آزمایش معمولاً زمانی انجام می شود که علت التهاب کبدی کودک نامشخص باشد یا اینکه در سابقه خانوادگی اش بیماری کبد A1AT وجود داشته باشد. آزمایش غربالگری استاندارد؛ میزان پروتئین A1AT در گردش خون را اندازه گیری می کند. در صورت کمبودA1AT ، سطح A1AT سرم؛ پایین خواهد بود. هنگامی که طبق نتایج آزمایش ها؛ سطح A1AT خون؛ پایین تشخیص داده شود، معمولاً یک آزمایش تکمیلی دیگری برای شناسایی انواع پروتئین های غیر طبیعی A1AT موجود در گردش خون، انجام می شود. در موارد نادر، ممکن است تجزیه و تحلیل دقیق تری از DNA ی ژن لازم باشد. میزان تورم و آسیب دیدگی های کبدی را می توان با سونوگرافی شکم (سونوگرام)، آزمایش خون التهاب و عملکرد و بیوپسی کبدی ارزیابی کرد، جایی که از بخش کوچکی از بافت کبدی؛ نمونه برداری می شود و سپس زیر میکروسکوپ مورد بررسی قرار می گیرد تا تغییرات تیپیک کمبود A1ATبررسی شود. درمان کمبود آلفا-1-آنتی تریپسین هیچ درمانی برای کمبود A1AT وجود ندارد. درمان؛ شامل کنترل علائم و تلاش برای جلوگیری از بروز عوارض است. برای محافظت از ریه ها، بسیار مهم است که فرد مبتلا به بیماری و اطرافیانش سیگار نکشند. واکسیناسیون هایی برای محافظت در برابر ویروس هایی چون هپاتیت A و هپاتیتB که می تواند آسیب بیشتری به کبد وارد کند باید ارائه شود. پیش بینی شدت تاثیر کبد دشوار است. آزمایش های عملکرد کبدی به مرور زمان دنبال می شوند. برخی از بیماران ممکن است در طول عمر خود بیماری های کبدی خفیفی را تجربه کنند. با این حال، تعداد معدودی از بیماران؛ نهایتا به پیوند کبدی نیاز پیدا می کنند. سیروز یا نارسایی مزمن کبد سیروز یا نارسایی مزمن کبدی ممکن است با تعدادی از بیماری های کبدی و صفراوی ذکر شده در خدمات بالینی یا گاهی بدون دلیل شناخته شده؛ ظاهر شود. رویکرد ما در مورد کودکان مبتلا به این مشکل؛ با بررسی کامل سوابق و ارزیابی فیزیکی و غذایی شروع می شود. کیست کبد یا تومور ناهنجاری یا تومورهای خوش خیم و یا بدخیم متعددی وجود دارد که می تواند در کبد کودک ایجاد شود. اگر تشخیص تومور بدخیم باشد؛ شیمی درمانی، پرتودرمانی، آمبولیزاسیون، برداشتن جراحی یا پیوند کبد؛ ممکن است توسط آنکولوژیست ها و جراحان کودک انجام گیرد. پیوند کبد برخی از کودکان بدون نیاز به پیوند کبد، کاملا بهبود می یابند. کبد با وجود آسیب دیدگی قابل توجه می تواند به سرعت بهبود یابد و گاهی بهبودی کامل آن نیز امکان پذیر است. اگر کبد کودک به خودی خود بهبود نیابد و پزشکان فکر کنند که پیوند کبدی بهترین گزینه درمانی برای کودک است، باید به هماهنگ کننده پیوند مراجعه کنید. آن ها فرزند شما را ثبت نام می کنند و اطلاعات بیشتری در مورد روند پیوند در اختیار شما قرار می دهند. با این حال؛ مراقبت و درمان حمایتی از کودکتان ادامه خواهد یافت. فرزند شما باید منتظر کبد مناسبی باشد که از نظر گروه خونی و اندازه با کبد خودش همسان باشد. کودکان مبتلا به ALF در اولویت قرار دارند. بیشتر کودکانی که تحت پیوند کبد قرار می گیرند؛ کاملا بهبود می یابند و اگر چه تا آخر عمر خود باید دارو مصرف کنند؛ با این حال اکثریت شان زندگی عادی دارند. بیماری های کبدی خود ایمنی بیماری های کبدی خود ایمنی در اثر واکنش سیستم ایمنی بدن به خود؛ ایجاد می شود. آنتی بادی پروتئینی ساخته شده توسط سیستم ایمنی بدن باعث شناسایی و حذف باکتری ها و ویروس ها از بدن می شود. گاهی اوقات، این آنتی بادی به جای باکتری یا ویروس؛ به بافت های خود بدن حمله می کند. این آنتی بادی ها به اتو آنتی بادی موسوم اند. عواملی که باعث می شوند تا آنتی بادی ها چنین عمل کنند دقیقاً مشخص نیست. با این حال تصور می شود که دلایل زیادی برای این خود ایمنی وجود داشته باشد که عبارت اند از: مشکل در سیستم ایمنی بدن ژن های فرد فاکتورهای محیطی
علائم بیماری های کبدی خود ایمنی چیست؟
بیماری های کبدی ایجاد شده در کودکان؛ در اثر اختلالات خود ایمنی عبارت اند از: هپاتیت خود ایمنی (AIH) و سندرم همپوشانی کلانژیت اسکلروزان یا AIH که تحت عنوان کلانژیت اسکلروزیون خود ایمنی (ASC) شناخته می شود؛ اینها بیماری های کبدی خود ایمنی هستند و شرایط مشابهی دارند که به طور مشابه درمان می شوند. بیشتر بخوانید: بیماری فیبروز کیستیک و تغییر ساختار موکوس در مجاری هوایی هپاتیت خود ایمنی چیست؟ هپاتیت به معنی التهاب کبد است. در هپاتیت خود ایمنی، التهاب؛ ناشی از سیستم ایمنی خود بدن است. کلانژیت اسکلروزیون خود ایمنی چیست؟ کلانژیت اسکلروزیون خود ایمنی (ASC) شبیه هپاتیت خود ایمنی است، اما همچون هپاتیت به مجاری صفراوی نیز آسیب می رساند. تشخیص بیماری کبد خود ایمنی در کودکان ممکن است دشوار باشد زیرا این علائم مشابه بسیاری از اختلالات کبدی دیگر است در حالیکه خیلی متفاوت از هم هستند. برخی از کودکان و جوانان مبتلا به بیماری کبد خود ایمنی ممکن است خیلی خوب و فعال به نظر برسند، در حالی که برخی دیگر بسیار بدحالند و علائم نارسایی کبدی دارند. به طور کلی بیماری کبد خود ایمنی در کودکان و جوانان نسبت به بزرگسالان تهاجمی تر است اما درمان بسیار موفقی می تواند داشته باشد. شایع ترین علائم آن عبارت اند از: خستگی و عموما احساس ناخوشایندی از دست دادن اشتها و اما سایر علائم آن شامل: حالت تهوع (احساس بیماری) یا خود بیماری درد شکم زردی همراه با ادرار تیره و مدفوع رنگ پریده درد مفاصل و ماهیچه ها کاهش وزن خارش تب خونریزی بینی، لثه ها و کبود شدن پوست (به راحتی) آمنوره (تأخیر در پریود یا قطع آن) اسهال (علائم روده در کلانژیت اسکلروزیون خود ایمنی شایع تر است) علائم بعدی که می توانند با پیشرفت بیماری ظاهر شوند عبارت اند از: آب آوردگی شکم (آسیت) تورم بخصوص در قسمت پایینی پاها (ادم) تحریک پذیری و سردرگمی بیماری های کبدی خود ایمنی چگونه تشخیص داده می شود؟ اگر کودک یا فرد جوانی علائم هپاتیت خود ایمنی را نشان دهد، چندین آزمایش برای تأیید این تشخیص؛ انجام می گیرد: آزمایش خون بیوپسی کبد اسکن اواتراسوند اسکن MRI-MRCP و در صورت وجود علائم روده، آندوسکوپی دستگاه گوارش فوقانی و تحتانی انواع مختلف هپاتیت خود ایمنی کدامند؟ دو نوع هپاتیت خود ایمنی وجود دارد که هر نوع آن؛ انواع مختلفی از اتوآنتی بادی ها را دارا می باشد: نوع 1= آنتی بادی های ضد هسته ای (ANA) و یا آنتی بادی عضله صاف (SMA) نوع 1 دو مورد از سه مورد هپاتیت خود ایمنی را تشکیل می دهد و به طور معمول از دوران بلوغ شروع می شود. نوع 2= آنتی بادی های میکروزومی کلیه- کبد (LKM) نوع 2 عمدتاً در کودکان خردسال دیده می شود. کودکانی که به هپاتیت خود ایمنی مبتلا هستند، معمولاً از نظر اتو آنتی بادی های ANA و یا SMA مثبت هستند. تعداد بسیار کمی از کودکان دارای اتو آنتی بادی LKM هستند. بیماری های کبدی خود ایمنی چگونه درمان می شود؟ استروئیدها برای شروع درمان، مقدار زیادی استروئید لازم است. این دوز؛ بسته به نتایج و علائم خون، به تدریج کاهش می یابد. هدف کلی درمان این است که اطمینان حاصل شود این بیماری با استفاده از کمترین داروی ممکن؛ درمان می شود.
عوارض جانبی استروئیدها شامل موارد زیر است:
افزایش احتمال ابتلا به عفونت افزایش اشتها و به تبع آن افزایش وزن آکنه خطر ضعیف شدن استخوان تغییرات رفتاری رشد آهسته کودک دیابت در برخی از افراد توجه به این نکته مهم است که اکثر کودکان و نوجوانان به خوبی به درمان پاسخ می دهند. برای جوانان عوارض جانبی درمان؛ به ویژه تغییرات ظاهری چون افزایش وزن می تواند نگران کننده باشد. تیم جوانان CLDF از افراد 11 تا 24 ساله حمایت می کند. تیم های روان شناسی در مراکز کبدی نیز می توانند از این گروه کمک و پشتیبانی کنند.
دوره درمانی تا چه مدت ادامه خواهد داشت؟
این مهم؛ ممکن است به عوامل مختلفی بستگی داشته باشد اما معمولاً این درمان باید برای مدت طولانی- تا سال ها- ادامه یابد. هدف از درمان؛ ترمیم و بازسازی است. این بدان معنی است که آزمایش خون اندازه گیری عملکرد کبدی و التهاب باید طبیعی باشد. عود بیماری های کبدی عود بیماری زمانی اتفاق می افتد که بیماری مذکور پس از بهبودی دوباره؛ فعال شود. عود بیماری- به ویژه در دوران بلوغ- ممکن است به صورت ناگهانی اتفاق بیفتند. این ممکن است در آزمایش خون یا به دلیل ظهور مجدد علائم؛ مشخص شود. به علاوه این عود زمانی اتفاق می افتد که داروهای تجویز شده؛ بدرستی مصرف نشوند. درک مصرف صحیح داروها برای کنترل شرایط در طی عود بیماری، ممکن است افزایش دوز مصرفی داروها لازم باشد. متوقف کردن دوره درمان تنها در صورتی امکان پذیر است که آزمایش های طبیعی خون؛ حداقل دو سال به صورت کامل دنبال شوند و نتایج حاصل از تکرار بیوپسی کبد؛ از بین رفتن التهاب کبدی را نشان دهد. اگر درمان کاهش یابد، این روند بسیار آهسته انجام می گیرد. حدود %20 از کودکان و جوانان مبتلا به هپاتیت خود ایمنی نوع 1 که به خوبی به داروها پاسخ می دهند؛ می توانند در نهایت درمان شان را متوقف کنند و این در حالی است که تنها تعداد بسیار معدودی از کودکان و نوجوانان مبتلا به هپاتیت خود ایمنی نوع 2 می توانند به درمان شان پایان دهند.
بیماری های کبدی خود ایمنی چگونه کنترل می شود؟
مبتلایان به هپاتیت خود ایمنی یا کلانژیت اسکلروزیون خود ایمنی به آزمایش خون منظم نیاز دارند. نظارت بر شرایط این بیماران واقعاً مهم است. برای اندازه گیری AST (آسپارتات آمینوترانسفراز) و ALT (آلانین آمینوترانسفراز) آزمایشات منظم خون انجام می شود. این ها آنزیم هایی هستند که به طور معمول در کبد وجود دارند و از سطح آن ها می توان برای بررسی سلامت کبدی استفاده کرد. هنگامی که این بیماری برای اولین بار تشخیص داده شد، ممکن است آزمایش هفتگی انجام شود تا سطح کاهش استروئیدها مشخص شود. با تثبیت شرایط، آزمایش خون به دفعات کمتری مورد نیاز خواهد بود (هر 3 تا 6 ماه یک بار ).در صورت پیشرفت بیماری های کبدی مزمن چه اتفاقی می افتد؟ عوارض بیماری مزمن کبدی شامل موارد زیر است: کاهش وزن یا وزن گیری ضعیف آسیت یا آب آوردگی شکم پرفشاری ورید باب (فشار خون بالا در رگ های خونی اطراف کبد) زردی اگر عملکرد کبد تحت تأثیر بیماری های کبدی باشد، ممکن است داروهای دیگری به بیمار داده شود. به عنوان مثال ممکن است به بیمار؛ ویتامین K داده شود که به لخته شدن خونش کمک کند. پیوند کبدی نیز در مواردی انجام می شود که فرد به دارودرمانی پاسخ ندهد یا زمانی که کبد در اثر ترمیم آسیب دیده باشد و عوارض اش زندگی فرد را تهدید کند. میزان پیوند کبدی در موارد کلانژیت اسکلروزیون خود ایمنی بیشتر است و ممکن است به دنبال پیوند کبدی؛ بیماری کبد خود ایمنی عود کند، به خصوص در مواردی که فرد مبتلا به کلانژیت اسکلروزیون خود ایمنی باشد. البته اکثر کودکان ضمن مصرف دارو، ممکن است زندگی خوبی داشته باشند. سندرم آلاژیل یکی از بیماری های کبدی سندرم آلاژیل یک بیماری ژنتیکی نادر است. این بیماری می تواند بر قسمت های مختلف بدن از جمله کبد، قلب، کلیه ها، چشم ها، صورت و استخوان ها تأثیر بگذارد. سندرم آلاژیل تقریبا در هر 30000 تولد زنده حدود یک نفر را مبتلا می کند.
ویژگی های سندرم آلاژیل چیست؟
سندرم آلاژیل به روش های مختلفی می تواند روی یک فرد تأثیر بگذارد و این مهم؛ از فردی به فرد دیگر متفاوت است و حتی دو فرد متعلق به یک خانواده که به این سندرم مبتلا شده باشند؛ می توانند ویژگی ها و علائم مختلفی را نشان دهند. شدت این سندرم در برخی از افراد؛ خفیف است؛ از این رو؛ این افراد بدون اطلاع از بیماری خود به سنین بزرگسالی می رسند ولی شدت آن در برخی دیگر بیشتر است و این باعث می شود تا بیماری شان از همان سنین جوانی تشخیص داده شود. ویژگی های سندرم آلاژیل شامل موارد زیر است: ناهنجاری های کبدی افراد مبتلا به این سندرم ممکن است مجاری صفراوی کم تری نسبت به افراد عادی داشته باشند. این مهم؛ به کمبود مجرای صفراوی نیز معروف است. مجاری صفراوی صفرا را از کبد به مثانه و روده کوچک منتقل می کند. هنگامی که مجاری صفراوی کمتری برای حمل صفرا وجود داشته باشد، صفرا می تواند در کبد انباشت شده و باعث آسیب آن شود. این می تواند به زردی یا یرقان منجر شود که باعث زردی پوست و چشم می شود. آسیب کبدی می تواند باعث بروز مسائلی چون سوء جذب شود (عدم جذب مناسب چربی ها و مواد مغذی) که می تواند منجر به رشد و تکامل کندتر کودک شود. این بیماری همچنین می تواند منجر به شکل گیری گزانتوم های بی ضرر شود که رسوبات چربی توده مانند؛ در زیر پوست هستند. ویژگی های ظاهری کودکان و بزرگسالان مبتلا به سندرم آلاژیل اغلب دارای ویژگی های فیزیکی هم چون پیشانی برجسته، چشم های عمیق و چانه کوچک هستند. این ویژگی ها باعث نمی شود که کودکان به نظر غیر طبیعی برسند، بلکه این ویژگی ها در بین مبتلایان به سندرم آلاژیل مشترک است. مشکلات قلبی یا عروقی خونی (قلبی- عروقی یا کاردیوواسکولار)علاوه بر بیماری کبد، مشکلات قلبی یکی از شایع ترین ویژگی های سندرم آلاژیل است. ممکن است تنگی شریان ریوی- رگ خونی که خون را از قلب به ریه ها پمپاژ می کند- ایجاد شود. اگر مشکل؛ خفیف باشد ممکن است علائمی در پی نداشته باشد و فقط به دلیل سوفل قلب؛ که در معاینه قفسه سینه قابل شنود است؛ تشخیص داده شود. تنگ تر شدن شریان می تواند منجر به علائمی از جمله تنگی نفس و خستگی شود. روش های درمانی مختلفی وجود دارد که در صورت لزوم؛ توسط تیم پزشکی شما مورد بحث قرار می گیرند. کودک شما برای ارزیابی به یک متخصص قلب ارجاع داده می شود و در صورت لزوم برنامه درمانی مناسبی ترتیب داده می شود. ناهنجاری های چشمی بیماری چشمی به نام امبریوتوکسین خلفی می تواند در افراد مبتلا به سندرم آلاژیل ایجاد شود. این حالت زمانی اتفاق می افتد که چشم ها به طریقی متفاوت از حالت معمول شکل بگیرند. این مهم؛ تاثیری در بینایی ندارد و فقط در صورت معاینه چشم با لامپی به نام لامپ شکاف قابل مشاهده است. بسیاری از افراد مبتلا به سندرم آلاژیل این بیماری را دارند اما در افراد مبتلا به سندرم آلاژیل شایع تر است. شکل اسکلتی ممکن است اشعه ایکس؛ شکل گیری غیر طبیعی استخوان های ستون فقرات را نشان دهد. این ممکن است یک شکاف ساده باشد یا گاهی اوقات به شکل “پروانه ای” در اشعه ایکس ظاهر شود. این حالت فقط در اشعه ایکس مشهود است و مشکلی ایجاد نمی کند. همچنین ممکن است ویژگی های کمتر شایع دیگری مانند مشکلات کلیوی نیز ایجاد شود.
علت سندرم آلاژیل چیست؟
آلاژیل یک بیماری ژنتیکی است. ژن ها از DNA ساخته شده اند و به عنوان دستورالعملی برای بدن عمل می کنند. ژن ها ویژگی های مختلفی مانند رنگ مو و رنگ چشم ما را تعیین می کنند. آن ها همچنین چگونگی تکامل و عملکرد بخش های مختلف بدن ما را کنترل می کنند. بیش از نه نفر از هر ده نفر مبتلا به سندرم آلاژیل؛ در ژنی به نام 1 JAGدچار جهش (تغییر) شده اند. تعداد بسیار معدودی نیز در ژنی به نام NOTCH2 جهش دارند. این ژن ها در بسیاری از سیستم های مختلف بدن درگیر هستند، به همین دلیل سندرم آلاژیل می تواند چنین تنوع گسترده ای داشته باشد. ما دو نسخه از هر ژن در بدن داریم، اما تحت تاثیر قرار گرفتن تنها یکی از ژن های 2 NOTCHیا 1 JAGبرای ایجاد سندرم آلاژیل کافی است. افراد می توانند در این ژن جهش های مختلفی داشته باشند؛ به طوریکه بیش از 430 شکل مختلف از این ژن ها شناسایی شده اند. این توضیح می دهد که چرا سندرم آلاژیل می تواند در بعضی از افراد اثرات جدی داشته باشد و در سایرین اثرات خفیف تری داشته باشد. در حدود شش نفر از هر ده نفر مبتلا به سندرم آلاژیل، جهش عامل ایجاد بیماری تحت عنوان “sporadic” است. این بدان معنی است که ژن از والدین به فرزندان منتقل نشده است، اما به دلایلی نامعلومی وجود دارد. در چهار مورد از هر ده مورد، ژن ایجاد کننده سندرم آلاژیل از والدین به فرزندشان منتقل می شود. اثرات سندرم آلاژیل چیست؟ اگر چه برخی از مبتلایان به سندرم آلاژیل مشکلی با کبد خود ندارند، اما اکثریت آن ها در بعضی از مراحل زندگی خود دچار مشکلات کبدی می شوند. کاهش تعداد مجاری صفراوی می تواند به معنای این باشد که صفرا به راحتی از کبد به روده منتقل نمی شود. این بدان معنی است که نقش طبیعی کبد تحت تأثیر قرار می گیرد که باعث ایجاد علائم مختلفی در افراد مختلف می شود. این موارد می تواند شامل موارد زیر باشد: یرقان میزان زردی می تواند در افراد مختلف؛ متفاوت باشد. مدفوع رنگ پریده صفرا مدفوع طبیعی را تیره رنگ می کند. اگر جریان صفرا کمتر باشد، می تواند باعث ایجاد مدفوع رنگ پریده شود. جذب پایین مواد مغذی صفرا حاوی موادی است که به تجزیه و هضم غذا کمک می کند. با وجود صفرای کمتر، مواد مغذی و ویتامین ها به طور مناسب از روده جذب نمی شوند. این مهم؛ می تواند به کندتر شدن رشد و نمو و ضعف و نرمی استخوان ها منجر شود. بیشتر بخوانید: گیاه خارمریم دشمن بیماری های کبدی! سندرم آلاژیل چگونه درمان می شود؟ هیچ درمانی برای سندرم آلاژیل وجود ندارد اما راهکار هایی وجود دارد که می تواند با علائم بیماری مقابله کند. درمان های اصلی؛ مشکلات کبدی را که به دلیل کاهش تعداد مجاری صفراوی در داخل و اطراف کبد ایجاد می شود را مدیریت می کنند. برخی از روش های متداول برای مدیریت سندرم آلاژیل در زیر شرح داده شده است. آن ها شامل مصرف مکمل ویتامین ها و داروها، ارزیابی تغذیه و در موارد نادر، پیوند کبد یا جراحی های دیگر هستند: ویتامین ها در صورت آسیب دیدن کبد، ویتامین هایی از جملهA ، D ، E و K ممکن است به درستی از رژیم غذایی جذب نشوند. ویتامین A برای بینایی خوب؛ لازم است، به خصوص برای بینایی در تاریکی و برای سازگاری چشم ها در شرایط تغییر نور. ویتامین D برای قوی و سالم بودن استخوان ها و دندان ها لازم است. ویتامین E برای داشتن یک سیستم عصبی سالم و ایجاد هماهنگی لازم است. ویتامین K برای ایجاد فاکتورهای لخته شدن خون که به کنترل خونریزی کمک می کنند؛ لازم است. هنگامی که کبد آسیب ببیند، مکمل این ویتامین ها برای اطمینان از حفظ سلامت فردی ممکن است به وی ارائه شوند. معمولاً این موارد به صورت خوراکی تجویز می شوند اما بعضی اوقات ممکن است به تزریق نیاز داشته باشند. داروها ممکن است تعدادی دارو برای افزایش جریان صفرا و کاهش خارش توصیه شود. ممکن است لازم باشد ترکیبی از داروهای مختلف را امتحان کنید تا ببینید چه چیزی برای فرزند شما بهتر است. بعضی اوقات این داروها فقط برای مدت کوتاهی اثر می کنند. تغذیه یک متخصص تغذیه؛ رژیم غذایی کودک شما را ارزیابی می کند. جریان خوب صفرا برای تجزیه چربی موجود در شیر و مواد غذایی مورد نیاز است. نوزادان و کودکانی که دچار زردی هستند و جریان صفراوی خوبی ندارند، قادر به جذب تمام چربی های موجود در مواد غذایی مصرفی خود نیستند. بنابراین، کودکان مبتلا به سندرم آلاژیل ممکن است وزن گیری مناسبی نداشته باشند. نوزادان مبتلا به سندرم آلاژیل اغلب به شیر خشک مخصوصی نیاز دارند که حاوی نوعی چربی است که راحت تر جذب می شود. تغذیه با شیر مادر می تواند ادامه یابد اما ممکن است کودک شما نیز به غذای مخصوصی نیز نیاز داشته باشد. کودکان بزرگتر ممکن است به کالری بیشتری نیاز داشته باشند که می تواند به شکل نوشیدنی های پر کالری یا پودر در اختیارشان قرار بگیرد. متخصص تغذیه؛ در مورد هرگونه تغییرات لازم در رژیم غذایی به شما مشاوره می دهد و برای کودک تان توصیه های خاصی ارائه می دهد. سندرم آلاژیل می تواند با کمبود اشتها و مشکلات تغذیه ای همراه باشد. متخصص تغذیه؛ باید توجه ویژه ای به این کودکان داشته باشد. در بعضی موارد، ممکن است تغذیه شبانه از طریق لوله ی نازو- گاستریک؛ توصیه شود. پیوند کبد در بیماران مبتلا به بیماری های کبدی پیوند کبدی فقط برای گروه کوچکی از بیماران مبتلا به سندرم آلاژیل در نظر گرفته می شود. پیوند؛ زمانی صورت می گیرد که بیماری شدید کبدی باعث سیروز شود یا علائمی وجود داشته باشد که به روش های دیگری قابل کنترل نباشد. پیوند کبدی در کودکان مبتلا به سندرم آلاژیل می تواند پیچیده تر از سایر پیوندهای کبدی باشد زیرا کودکان مبتلا به سندرم آلاژیل ممکن است مشکلاتی داشته باشند که قلب و یا کلیه هایشان را نیز تحت تاثیر قرار دهد. این امر مستلزم بررسی و بحث دقیق در هر مورد است. پیوند کبد تنها در موارد ضروری مورد بررسی قرار می گیرد. در صورت در نظر گرفتن پیوند، حمایت های زیادی در دسترس است. تیم پزشکی کودک شما برای پاسخ گویی به هرگونه سؤال در محل حضور خواهند داشت و تیم خانواده CLDF در طی فرایند کمک تان خواهند کرد. خارش صفرا؛ نمک صفراوی را از بدن- به طریق مدفوع- دفع می کند. اگر جریان صفراوی کمتر باشد، نمک های صفراوی در بدن انباشته می شوند که می تواند منجر به خارش شود. خارش به همراه زردی یا بدون آن ممکن است رخ دهد. گزانتوم یا زرد تومور اینها شبیه زگیل هستند و به طور معمول در اطراف مفاصلی چون آرنج ها و زانوها یافت می شوند. گزانتوم از تجمع کلسترول اضافی ساخته شده در زیر پوست؛ ایجاد می شود. کبد؛ مسئول تولید و از بین بردن کلسترول بدن است، اما وقتی آسیب ببیند، به درستی کار نمی کند. خونریزی بینی یا لثه ها کبد نقش مهمی در تولید و ذخیره ی مواد کنترل کننده ی خونریزی، به عنوان مثال ویتامین K دارد. اگر کبد به درستی کار نکند، احتمالاً خونریزی بالاست.
چه در انتظار این بیماران است؟
سندرم آلاژیل می تواند یک وضعیت جدی باشد، اما بسیاری از کودکان و بزرگسالان مبتلا به این سندرم به درمان های صورت گرفته؛ بخوبی پاسخ می دهند و زندگی عادی و شادی دارند. جریان صفرا اغلب با رشد و تکامل فرزند شما بهبود می یابد. پیش بینی اینکه بیماری های کبدی با گذشت زمان بدتر شود یا نه و اینکه کودک شما به درمان پاسخ می دهد یا خیر، دشوار است.
منبع

ترس از حیوانات معمولا در سن 2 تا سه سالگی شروع می شود
ترس از حیوانات، تقریباً در تمامی کودکان وجود دارد و با افزایش سن آن ها کاهش می یابد. رویکردهای بسیاری جهت کاهش ترس کودکان از حیوانات وجود دارد در ادامه برای شما توضیح داده ایم
روان درمانگر با اشاره به زمان بروز فوبیای حیوانات در کودکان به راهکارهایی برای رفع این مشکل اشاره کرد.
روان درمانگر کودک و نوجوان در خصوص فوبیای حیوانات و راه درمان آن اظهار کرد: ترس از حیوانات معمولا در سن 2 تا سه سالگی شروع می شود، زیرا در این سن درک کودک بالاتر میرود و متوجه خطر حیوانات می شود؛ این ترس گاهی بر اثر تجربه ناخوشایندی مانند نیش زدن زنبور یا ترس والدین از حیوانات به وجود می آید؛ مثلا هنگامی که شما از سوسک می ترسید، باعث می شود این ترس به کودک هم منتقل شود همچنین علت شایع بودن ترس کودکان از سگ، پارس ناگهانی سگ هاست.
این روان درمانگر درباره روشهای از بین بردن فوبیای حیوانات در کودکان بیان کرد: درباره این ترس با کودک خود به گفت و گو بپردازید و علت آن را جویا شوید؛ میزان ترس او را مشخص کنید و بخواهید با دست یا شمردن، این میزان را به شما نشان دهد.
وی ادامه داد: مرحله به مرحله کودک را با حیوانات آشنا کنید به عنوان مثال اگر از سگ می ترسد ابتدا کتاب و عکس هایی که درباره سگ است به وی نشان دهید سپس داستان هایی در این خصوص (اگر نکته منفی ندارد) برایش تعریف کنید.
به فرزندان خود آموزش دهید چگونه با حیوانات دوست باشند
فواید حیوانات را به کودک توضیح دهید و یک ماکت یا اسباب بازی از این حیوان برایش تهیه کند، فیلم ها و کارتون هایی درباره حیوانات و دوستی آن ها با انسان ها به خصوص کودکان برایش نمایش دهید و در مرحله آخر او را با حیوان واقعی آشنا کنید، هیچ گاه با جملاتی مانند «این حیوان کوچک ترسی ندارد و با تو کاری ندارد» کودک خود را مسخره نکنید و هرگز از فرزندتان نخواهید به زور به حیوان نزدیک شود و او را نوازش کند.
والدین الگوی کودک هستند، پس سعی کنید نسبت به حیوانات مهربان باشید و ترس خود را دور نگه دارید، قصههای مناسبی درباره حیوانات و فواید و مشخصات آنها برای کودک تعریف کنید و برای فرزندتان توضیح دهید کدام حیوانات اهلی و کدام حیوانات وحشی محسوب می شوند.
چگونه به کودکمان آموزش دهیم با حیوانات آشنا شود؟
کودک را به باغ وحش ببرید تا از نزدیک حیوانات را ببیند و آنها را بشناسد؛ اگر حاضر نشد به قفس ها نزدیک شود او را وادار به این کار نکنید، اجازه دهید کودکان دیگر را که به حیوانات غذا می دهند مشاهده کرده و از این طریق برای نزدیک شدن به قفس حیوانات مشتاق شود؛ با او حرفهای مثبت بزنید مثلا این سگ چقدر بامزه است و هیچ گاه نگویید «این گربه با تو کاری ندارد چون من در کنارت هستم» این جمله به این معنا است که حتماً خطری از جانب گربه کودک را تهدید می کند.
والدین توجه کنند هنگام مشاهده حیوان اهلی واقعی، ابتدا خودتان به آن حیوان نزدیک شوید و او را نوازش کنید سپس فرزندتان را تشویق کنید به حیوان نزدیک شود، طریقه نوازش و بازی با حیوانات به طرز صحیح را به کودک خود آموزش دهید تا با رفتار نامناسب باعث آزار و حتی عصبانیت حیوان نشود.
هرگز ترس خود را به کودکانتان انتقال ندهید. کودکان ترسشان را از شما فرا می گیرند.
ترس کودک را برایش معین کنید. مثلاً به او بگوئید گربه چنگ می زند و خطرناک است ولی اگر به او کاری نداشته باشیم، هیچ آزاری نمی رساند.
اگر تمایل به نگهداری حیوانات در منزل دارید حتماً به این نکات توجه نمائید:
- حیوانی انتخاب کنید که از نظر جثه از کودکتان کوچک تر باشد. حتی می توانید انتخابتان را طوری صورت دهید که هر دو با هم بزرگ شوند.
- در هیچ شرایطی اجازه ندهید که کودک، با حیوان بدرفتاری کند یا به او آزار برساند. این امر علاوه بر اینکه موجب شکل گیری روحیه خشونت و آزارگری در کودک می شود، ممکن است حیوان را مجبور به واکنش کند که یا آسیب زاست و یا باعث افزایش ترس کودک از حیوان می گردد.
- در مورد حیواناتی که امکان دارد گاز بگیرند یا نوک بزنند، اجازه ندهید کودک با دست به او غذا دهد.
- طرز رفتار صحیح و مهربانانه با حیوان را به کودک آموزش دهید.
منبع

خصوصیات دوران 3 تا 3.5 سالگی کودک
کودک 3 تا 3.5 ساله موجودی است بسیار پر انرژی . او کنجکاو است و پر از فعالیت و مایل است که برنامه ی او پُرِ پُر باشد ، و وقت و فرصتی برای نشستن و یا احتمالا جز در موارد خاص ، تخیل و تصور ندارد . او به دنبال این است که تمام روزش از برنامه های خوب پُر باشد.
وظیفه ی ما نیز این است که با پر کردن زندگی او و با کارِ خوب به او فرصت دهیم که در این مسیر قدم بردارد. او موجودی است بسیار شاد و خوشحال. خنده و قهقهه ی او به خاطر موضوع های کوچک ، آن هم در جهت مثبت و سازنده به نوعی همیشه شنیده میشود و از این بابت احساس شاید و لذت را به دیگران نیز منتقل میکند.
برای اولین بار نه تنها با اشیاء که در گذشته با آنها بازی می کرد و به اشخاص به خاطر هم بازی بودن ، بلکه به خاطر خودِ اشیا آن گونه که هستند و به خاطر انسان ها به گونه ای که به نظر او می آیند ، ارتباط برقرار می کند و آن ها را دوست دارد و به آنها توجه میکند.
کودک به دنبال بازی است ، اما این بازی را ترجیح می دهد که با دیگران داشته باشد و در نتیجه به دنبال همبازی خوبی است. در این دوران است با وجود آنکه همبازی برای او نقش بسیار مهمی دارد ، هم چنان به پدر و مادر بیش از پیش وابسته است و به نوعی معتاد است و باید با آنها باشد و از وجود و حضور آن ها خبر داشته باشد تا بتواند ارتباط خودش را با آن ها حس و احساس کند.
آمادگی پیدا می کند که مسئولیت برخی از کارها را قبول کند. به همین علت باید برخی از امور مربوط به خودش را حتما به او واگذار کرد.
راهکار و مهارت عملی :
مثال : از او بخواهید رختخوابش را طوری که ما به او کمک میکنیم و یاد می دهیم ، برچیند و مرتب و منظم کند ، که دیگران متوجه نظم و ترتیب او بشوند . اسباب بازی هایش را سر جای خودش بگذارد. احتمالا در برخی از کارهای خانه ، کنار پدر و مادر و یا بقیه ی اعضای خانواده کمک کند و به نوعی خودش را در این خانه ، صاحب خانه ببیند و مسئولیت هایی را بپذیرد.
کودک مایل به پرسیدن است. اما پرسیدن را فقط به دلیل مشغول کردن شما که قبلا انجام می داد یا جلب توجه شما ، انجام نمی دهد ، بلکه پرسش را واقعا به خاطر فهمیدن و دانستن انجام می دهد و احتمالا آن را بازگو می کند تا مطمئن شود آنچه را که آموخته ، به درستی آموخته است و به دنبال راهنمایی از شما است.
حتی برخی از اوقات پیش از آغاز کاری ، سراغ شما می آید و از شما می پرسد که چگونه این کار را انجام دهد؟ یا از شما می خواهد که ابتدا آن کار را انجام داده و دنباله ی کار را به او واگذارید.
کودک در این سن موجودی است که برخی از اوقات انسان احساس می کند با فرد بزرگسالی رو به رو است که با آگاهی و دانایی ، با شما برخورد می کند. به پدر و مادر ( هر دو ) بسیار علاقه مند است.
گرچه توجه ویژه ای به مادر دارد و ارتباطش با مادر بیشتر است و گرچه احتمالا بر اساس آنچه که در محیط اجتماعی می شناسیم با پدر ارتباط محدودتری دارد ، ولی جالب این است که فرمان و دستور پدر را راحت تر و زودتر می پذیرد و انجام می دهد و احساس شادی و حتی غرور می کند.
تربیت و روانشناسی کودک از تولد تا 3 سالگی "بخش هفدهم" (دکتر هلاکویی)
بنابراین در این گونه موارد ارتباط محدود با پدر به معنی کم اهمیت بودن پدر در ذهن او نیست . مخصوصا اگر پسری باشد که توجه و علاقه ای به پدر شدن و یا بزرگ شدن در وجود خود احساس کند.
کودک مایل است محیط خانواده را طوری تغییر دهد که از نوعی آرامش برخوردار باشد . اما اگر متاسفانه در محیط خانه این آرامش نباشد و یا او را به محیط آموزشی بفرستیم که او خوشحال و راضی نیست و بدآموزی هایی نیز دارد ، این خطر وجود دراد که حالت بازگشت و برگشت به کودکی را پیدا کند!.
مکیدن انگشت شصتش معمولا آغاز میشود. البته باید زمینه هایی به جهت تثبیت دهانی داشته باشد ولی به هر حال بدون آن هم ، بچه هایی که در شرایط نامناسبی هستند ، مکیدن انگشت شصتشان را آغاز می کنند.
اضطراب و نگرانی آن ها بیش از حد و اندازه ای است که ممولا بچه های هم سن و سال آنها دارند. در خواب گرفتار کابوس و یا حالاتی میشوند که آنها را بیدار می کند و در نتیجه راهیِ اتاق پدر و مادر میشوند.
کودکان سخن را به روشنی قبل بیان نمی کنند و مبهم و به صورت بچگانه ای حرف می زنند. پر از توقع و انتظار میشوند و درخواست خودشان را مکرر در مکرر بیان می کنند و یا کار را به لجبازی می کشانند و نوعی انتظار بیش از حد دارند.
مایل هستند که شما اشیایی را برایشان بخرید و این خرید اشیاء را نه فقط به خاطر نیاز بلکه بیشتر اوقات به جهت آزمایش توانایی و کنترل خود در زندگی ، ارتباطشان با شما و یا حتی میزان علاقه ی شما به خودشان تلقی می کنند و به همین علت است که برخی از اوقات عمدا دستورات شما را انجام نمی دهند تا ببینند که واکنش شما چیست .
می خواهند بدانند که درست است که شما آن ها را دوست ندارید؟ و بنابراین آن را به نوعی حتی مطرح می کنند که شما مرا دوست ندارید!! یا بازگو میکند که : (( من شما را دوست ندارم !.
به هر حال این کودکان طوری میشوند که رابطه ی آنها با پدر و مادر نوعی آزمایش و همیشه به حالت سرخوردگی و دلتنگی و ناراحتی است. زیرا حتی اگر شما به آن ها پاسخ مثبت بدهید ، هم چنان آن را کافی و به نوعی مطمئن کننده نمی بینند.
دوران 3 سال و 6 ماهگی کودک
معمولا دوران 3 سالگی ( یا کمی قبل و بعد از آن ) دوران خوب و خوشی است . و حدود 3 سال و 6 ماهگی فرزند ما تعادل خودش را از دست می دهد و به نوعی ناسازگاری را آغاز می کند . در این سن بیش از هر چیزی موضوع عشق و محبتی که شما به او دارید برای او اهمیت ویژه ای دارد.
و به همین دلیل به راه های مختلف شما را به آزمایش می کشد ، که یکی از آنها درخواست خرید اشیائی برای اوست ، که باید به گونه ای معتدل و مهربانانه با آن برخورد کرد.
زیرا با وجود پاسخگویی مثبت به همه ی درخواست های او ، همچنان تردید او درباره ی عشق و محبت شما سر جای خودش باقی خواهد ماند !. مگر این که از طریق گفتاری و رفتاری و به نوعی آرام کردن و مطمئن کردن او به زبان کودکیِ او ، او را از احساس خوبی که نسبت به او دارید مطمئن کنید.
زیرا او در دنیای ذهنی و فکری خود ، خودش را برای شما آنچنان بد و تا حد زیادی آزاردهنده و اذیت کننده می بیند که برخی از اوقات فکرهای عجیب و غریبی به سرش می زند. وقتی که به مهمانی وارد می شود یا با افراد جدیدی برخورد می کند ، مایل است که آنها او را نبینند.
به همین علت به نوعی پنهان می شود . برخی از اوقات چشمش را به چشم آنها یا حتی به قسمت های بالای بدن آنها نمی اندازد. برخی از اوقات چشمش را به چشم آنها یا حتی به قسمت های بالای بدن آنها نمی اندازد. برخی از اوقات چشمش را می بندد و یا با دستش چشم خود را می پوشاند و از این طریق مایل است که او را نبینند.
در حقیقت به نوعی خودش را عریان اما عریانِ بد می بیند و مایل که دیده نشود و پنهان باقی بماند. در یک چنین شرایطی ، سخت به خودش و با خودش مشغول است. دنیای ذهنی و فعالیت های درونی او به او اجازه ی ارتباط را نمی دهد و به او این فرصت را نمی دهد که اوضاع و محیط اطراف خودش را به درستی ارزیابی کند.
به همین دلیل است که این بچه ها با وجود همه ی آموزش هایی که به او دادید و درخواست هایی که کردید ، وقتی که به جمعی وارد می شوند سلام کردن را فراموش می کنند. زیرا در دنیای ذهن خود به هیچ گونه ارزیابی بیرونی دست نمی زنند و متوجه اهمیت موضوعی که شما از آنها خواستید نمی شوند و بعد از بیان و طرح آن ، احساس بد و بدتری از گذشته پیدا میکنند.
و باز به همین دلیل است که در این گونه موارد بهتر است که ما از بازگو کردن آنچه که اتفاق افتاده و یا سرزنش او در همان جا حتما خودداری کنیم ، در غیر این صورت راه را برای احساس بد و بدتر او متاسفانه هموار کرده ایم.
در این دوران است که تخیل بد و منفی او را یک لحظه رها نمی کند. در نتیجه برخی از اوقات تمایلی به گوشه گیری دارد. او بهانه گیر است و موضوع هایی را پیدا میکند که به نوعی خودش را نشان می دهد و غالب اوقات می تواند در حالی که اتفاقی نیفتاده ، همچنان نق بزند و غُر غُر کند ، که در بسیاری از موارد بی اعتنایی میتواند کاملا او را کمک کند.
منبع







